SBS: SRDCE
Přeložil: Vladimír Bartoš
SRDCE NENÍ PUMPA
Na rozdíl od oficiální teorie poznatky z embryologie a dalších zdrojů ukázaly, že srdce není mechanická pumpa, která tlačí krev cévami, ale že krev je naopak poháněna vlastní biologickou silou, kterou srdce posiluje. V přírodě se tekutiny pohybují spirálovitě. Proto se předpokládá, že struktura kardiovaskulárního systému plně využívá této přirozené tendence tekutin ke spirálovitému pohybu.
Rotační pohyb srdce a krve byl zjištěn a změřen několika vědci:
James B. Pettigrew, profesor medicíny na univerzitě v St. Andrews (Skotsko), provedl již v roce 1908 pitvu srdce a zjistil, že srdeční sval má sedm svalových vrstev. Pettigrew postuloval, že jedna skupina svalů se stahuje během systoly, zatímco druhá ukládá energii, která se využívá v diastole. Podle jeho názoru se pohyb srdečního svalu podobá pohybu torzního (otáčivého) kyvadla (Design in Nature, 1908).
Ve 20. letech 20. století učil vědec a filozof Rudolf Steiner své studenty medicíny, že spirálovitý tok v cévách embrya je poháněn vlastním biologickým momentem iniciovaným v trubicích, které se nakonec stanou srdcem. Srdce tomuto procesu pouze napomáhá. V knize Psychoanalýza a duchovní psychologie Steiner uvádí: “Tlak není příčinou proudění krve, ale jeho důsledkem”.
V roce 1932 natočil vědec J. Bremer z Harvardovy univerzity tok krve v embryích před vznikem srdečních chlopní. Vypozoroval, že spirálovitě proudící krev je posilována pulzujícím srdcem, aniž by v krvi vznikaly turbulence. Popsal dva proudy v srdečních trubicích, které se spirálovitě stáčejí různou dopřednou rychlostí kolem vlastních podélných os a kolem sebe navzájem (“Presence and influence of spiral streams in the heart of the chick embryo”, American Journal of Anatomy, 49: 409-440). Bremerovy závěry byly potvrzeny v roce 1981 chirurgickými studiemi A. Arbulu a I. Asfawa: “Nejenže je průtok krve v embryu před vytvořením chlopní dobře zachován; existují zprávy o dospělých, u nichž byly infikované trikuspidální i plicní chlopně chirurgicky odstraněny a nebyly nahrazeny chlopenními protézami, aniž by došlo k významným problémům”.
Rakouský badatel Viktor Schauberger (1885-1958), proslulý svými mimořádnými objevy energetických účinků vody, mnohokrát prohlásil, že srdce není pumpa, ale že jeho funkce spočívá spíše v regulaci průtoku krve. Za prvky odpovědné za krevní oběh považoval peristaltickou a pulzační činnost cév. Podle profesora Kurta Bergla (asi 1925-30) z berlínské univerzity tuto funkci vykonávají miliony vysoce aktivních kapilár prostupujících tělem. Bergel zjistil tuto pulzaci pozorováním malých cév, které se vytvořily kolem žloutku ptačího vejce. Po otevření vejce si všiml, že cévy obklopující žloutkový sáček pulzují ještě předtím, než vychladnou, ačkoli srdce ještě nebylo vytvořeno.
Ralph Marinelli z Temple University ve Filadelfii napsal: “Když srdce začne fungovat, zvyšuje hybnost krve spirálovitými impulzy. Tepny plní podružnou funkci napodobující funkci srdce tím, že poskytují cirkulující krvi spirálovité impulzy. Přitom se tepny rozšiřují, aby přijaly přicházející krev a stahují se, aby dodaly impuls ke zvýšení hybnosti krve” (The Heart is not a Pump, 1995).
Téma spirály je patrné ve funkci a tvaru srdce a cév: “Zdá se, že spirálovitý tvar na vnitřním povrchu cév, rozdíl teplot mezi jádrem a končetinami a rozdíl elektromagnetického náboje mezi arteriální (bohatou na kyslík) a žilní (bohatou na CO2) krví rovněž podporují oběhovou činnost” (Viktor Schauberger). “Svalovina srdce a tepen až po předkapiláry je spirálně orientovaná a srdce i tepny se spirálně pohybují, aby zvětšily hybnost krve” (Stonebridge a Brophy, 1991). “Srdce se pohybuje tak, jak se pohybuje, díky svazkům příčně pruhovaných svalových vláken, která jsou orientována spirálovitě stejným směrem a spolupracují na pohybu … ve 3D zdravá srdce dělají svou vlastní verzi točivého pohybu. Spíše než prosté pumpování zajišťují cirkulaci krve, jako by ždímala ručník” (Harvard School of Engineering and Applied Sciences, 24. února 2014).
Moderní analýza srdce ukázala, že množství tlaku, které je skutečně zapotřebí k tomu, aby se krev protlačila celou délkou tělesných cév, by muselo být schopno zvednout stokilové závaží do výšky jedné míle. Vzhledem k tomu, že lidské tělo obsahuje nejméně 60 000 mil (96 500 km) cév, je nepředstavitelné, že by srdce bylo schopno vyvinout dostatečnou sílu potřebnou k cirkulaci krve (Ernst O. Attinger, Hydrodynamics of Blood Flow, Univ. Virginia Med. Center, Charlottesville, VA).
Zdroje: “Srdce není pumpa. A Refutation of the Pressure Propulsion Premise of Heart Function” od R. Marinelliho a kol. (Semantic Scholar, 1995) a “Living Energies, Viktor Schauberger’s Brilliant Work with Natural Energy Explained” od Calluma Coatse, 1995.
Doporučené video: Srdce nemusí být pumpa: Thomas Cowan, MD, o kardiovaskulárních onemocněních.
(další vysvětlení principu fungování srdce poskytl Dr. Stefan Lanka v této prezentaci, pozn. překl.)
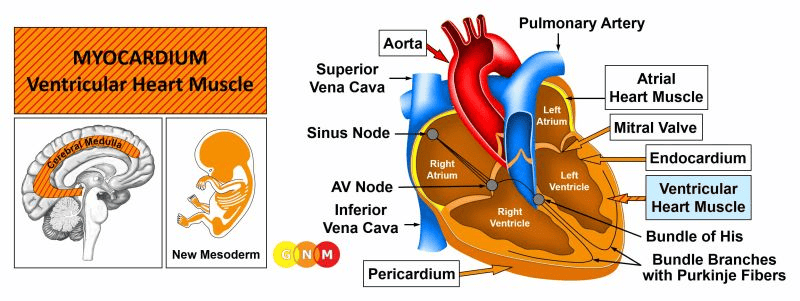
VÝVOJ A FUNKCE MYOKARDU (KOMOROVÉHO SRDEČNÍHO SVALU): Srdce se nachází v hrudní dutině mezi plícemi. Základna srdce je těsně spojena s bránicí; osrdečník obklopuje srdce a drží ho na místě. Srdeční sval zásobují krví věnčité tepny a věnčité žíly.
Srdce se skládá ze čtyř komor, pravé a levé síně (horní komory) a pravé a levé komory (dolní komory). Obě strany srdce jsou odděleny přepážkou. Myokard je svalová tkáň, která tvoří většinu srdeční stěny. Tvoří silnou střední vrstvu mezi epikardem, který je součástí osrdečníku, a endokardem, který vystýlá srdeční dutiny a srdeční chlopně. Stahy myokardu vytvářejí sílu, která iniciuje průtok krve cévami. Obě komory odvádějí krev ze srdce. Z pravé komory putuje krev chudá na kyslík plicní tepnou do plic (plicní oběh), zatímco levá komora dodává krev bohatou na kyslík aortou do všech ostatních orgánů (systémový oběh). Obě předsíně přijímají krev vracející se do srdce. Pravá síň přijímá odkysličenou krev z horní a dolní duté žíly, levá síň přijímá okysličenou krev z plic prostřednictvím plicních žil. V pokračování koloběhu toku krve se z předsíní vyprazdňuje krev do pravé a levé komory. Srdeční chlopně umístěné v komorách srdce se otevírají a zavírají a umožňují proudění krve jedním směrem.
POZNÁMKA: V průběhu “rybího období” se srdce skládalo ze dvou trubic, přičemž jedna trubka vedla krev bohatou na kyslík z žaber do orgánů a druhá trubka vedla krev ochuzenou o kyslík zpět do žaber (viz hltanové kanálky). Během evolučního období, kdy se život přesunul na souš, se vyvinuly plíce, které umožnily přijímat kyslík ze vzduchu místo z vody. Tehdy bylo dýchání žábrami nahrazeno dýcháním plícemi. Aby se uvolnilo místo pro nově se vyvíjející plíce, srdeční trubice se otočily o 180 stupňů. V důsledku toho se z původní pravé trubice stala levá srdeční komora s levou síní a levou komorou a z původní levé trubice pravá srdeční komora s pravou síní a pravou komorou. Přepážka rozdělila srdce na dvě samostatné jednotky. Koronární cévy uložené na vnějším povrchu srdce se vyvinuly z tepen hltanového oblouku (viz také aorta, krkavice a podklíčkové tepny).
U lidského embrya se během prvních 21 dnů vyvíjejí obě srdeční trubice. Od 22. dne se srdeční trubice začínají spojovat. Ke stočení embryonálního srdce dochází mezi 22. a 24. dnem. Před vytvořením srdečních chlopní se dobře udržuje průtok krve (viz J. Bremer).
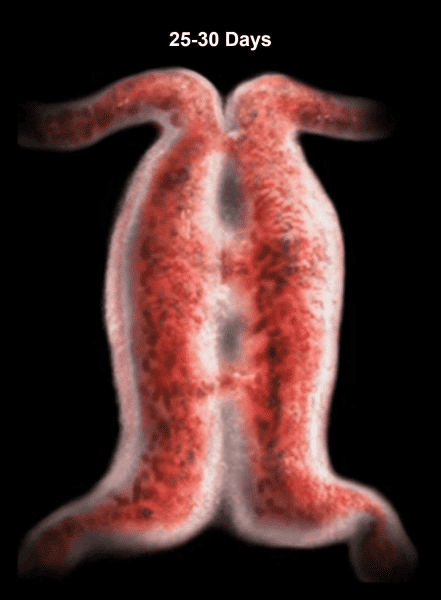
Tento obrázek ukazuje dvě srdeční trubice lidského embrya před stočením.
V tomto videu se Alexander Tsirias dělí o působivou vizualizaci vývoje člověka od početí po narození.
AV uzel (atrioventrikulární uzel), který se nachází na hranici mezi pravou síní a pravou komorou, zachycuje elektrické signály pro srdeční tep ze sinusového uzlu (v pravé síni) a posílá je do Hisova svazku, který přenáší srdeční impuls přes větve svazku do Purkyňových vláken. Purkyňova vlákna se skládají ze specializovaných svalových buněk, které jsou schopny přenášet elektrický výboj do komor rychleji než ostatní části převodního systému srdce.
POZNÁMKA: Původně se celé srdce skládalo pouze z hladké svaloviny. Postupem času byla hladká svalovina komor z větší části (asi z 90-95 %) nahrazena účinnější příčně pruhovanou svalovinou. Proto dnes Hisův svazek vede vzruch ze síní pouze do hladké svaloviny komor.
Příčně pruhované svaly komorového myokardu pocházejí z nového mezodermu a jsou řízeny z bílé hmoty velkého mozku a motorické kůry. Hladké svaly jsou řízeny ze středního mozku.
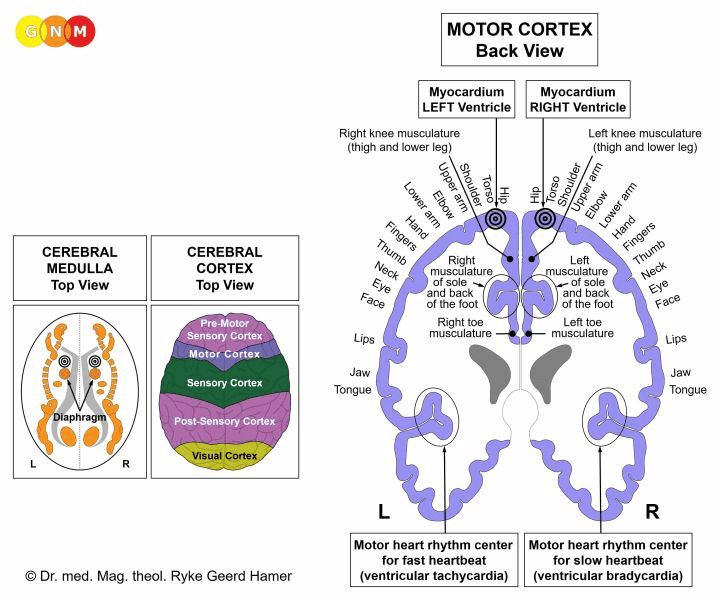
ÚROVEŇ MOZKU: Komorový srdeční sval má v mozku dvě řídící centra. Trofická funkce svalu, zodpovědná za výživu tkáně, je řízena z bílé hmoty velkého mozku; kontrakce svalu a komorového vodivého systému (AV uzel, svazky, Purkyňova vlákna) jsou řízeny z motorické kůry (součást mozkové kůry). Pravý myokard je řízen z pravé části mozkové kůry; levý myokard je řízen z levé mozkové hemisféry (viz schéma GNM zobrazující motorický homunkulus). Vzhledem k otočení srdečních trubic o 180 stupňů NEEXISTUJE zkřížená korelace z mozku do orgánu. Motorická centra srdečního rytmu řídí pomalý srdeční tep (komorovou bradykardii) a rychlý srdeční tep (komorovou tachykardii).
POZNÁMKA: Komorový srdeční sval je funkčně úzce spjat s bránicí. Řídící centra jsou proto umístěna přímo nad mozkovými relé bránice.
BIOLOGICKÝ KONFLIKT: Biologický konflikt spojený s komorovým myokardem je konflikt zahlcení vyvolaný negativním stresovým přetížením (srovnejte s konfliktem fyzického zahlcení souvisejícím s bránicí).
POZNÁMKA: Konflikt se vždy vztahuje k osobě nebo lidem (např. přetěžující pracovní zátěž je spojena s náročným šéfem nebo s nepodporujícím spolupracovníkem spíše než s prací samotnou). To, zda je zasažen pravý nebo levý myokard (nebo oba), závisí na tom, jestli je člověk pravák nebo levák a zda konflikt souvisí s matkou/dítětem nebo s partnerem. Vzhledem ke zkroucení srdečních trubic je princip laterality obrácený. Proto pravák reaguje na konflikt zahlcení související s matkou/dítětem pravým myokardem; pokud je konflikt spojen s partnerem, levým myokardem. Levoruký člověk reaguje na konflikt zahlcení “matka/dítě” levým myokardem, pokud je konflikt spojen s partnerem s pravým myokardem.
KONFLIKTNĚ AKTIVNÍ FÁZE: ztráta buněk (nekróza) srdeční svalové tkáně (řízená z bílé hmoty velkého mozku) a úměrně intenzitě konfliktní aktivity narůstající paralýza srdečního svalu (řízená z motorické kůry).
POZNÁMKA: Příčně pruhované svaly patří do skupiny orgánů, které na související konflikt nereagují proliferací nebo ztrátou buněk, ale funkční ztrátou (viz také Biologické speciální programy ostrůvkových buněk slinivky břišní (alfa a beta ostrůvkové buňky), vnitřního ucha (hlemýžď a vestibulární orgán), čichové nervy, sítnice a sklivec) nebo hyperfunkcí (viz okostice a thalamus).
Nekróza probíhá na vnější straně myokardu, uprostřed, uvnitř nebo “transmurálně” (postihuje všechny vrstvy). Úbytek srdeční svalové tkáně zpomaluje vedení elektrických impulsů srdce, protože signál AV uzlu musí nekrotizovanou oblast obejít. To způsobuje nepravidelný srdeční rytmus (srovnej s bradykardiální arytmií a tachykardiální arytmií). Tento stav se nazývá “blokáda větví svazku” (srovnej s AV blokádou). Pokud konflikt přetrvává, může dojít k prasknutí tenké stěny myokardu s výtokem krve do osrdečníku (viz transsudativní perikardiální výpotek). K perforaci myokardu by mohlo dojít také během epileptoidní krize. Ruptura (prasknutí) způsobí srdeční zástavu (srovnejte se srdeční zástavou související s perikardem nebo koronárními tepnami).
POZNÁMKA: Podle konvenční medicíny je nekróza srdečního svalu způsobena nedostatkem krevního zásobení v důsledku koronární okluze (uzávěru). Na základě poznatků GNM a nejnovějších poznatků v kardiologii se ukázalo, že tento předpoklad je mylný (viz fáze hojení koronárních tepen).
Při trvající konfliktní aktivitě dochází k oslabení srdečního svalu, což má za následek fyzickou slabost (potíže při chůzi do schodů nebo na krátké vzdálenosti), protože srdce je méně schopné odvádět dostatečné množství krve do tělesného oběhového systému. To se lékařsky označuje jako nedostatečnost myokardu nebo srdeční nedostatečnost (hovorově “srdeční selhání”). Při postižení levého myokardu zpomaluje snížená kontrakce srdečního svalu průtok krve před levou částí srdce. To způsobuje zálohování krve do žil, které vedou krev do plic. Zvýšený tlak v cévách vytlačuje tekutinu do plic, což způsobuje akutní dušnost a při intenzivním konfliktu otok plic, nazývaný také srdeční plicní edém (srovnej s alveolárním edémem týkajícím se plicních sklípků; viz také edém plic při nedostatečnosti mitrální chlopně). Při postižení pravého myokardu dochází k překrvení před pravou částí srdce. Narušení krevního oběhu vytlačuje tekutiny z cév do okolní tkáně, což vede k perifernímu edému s otoky, zejména kotníků, chodidel a nohou (viz také periferní otok související s žilami nebo kostmi nohou). V konfliktně aktivní fázi zahrnující pravý myokard je krevní tlak zvýšený (viz infarkt pravého myokardu).
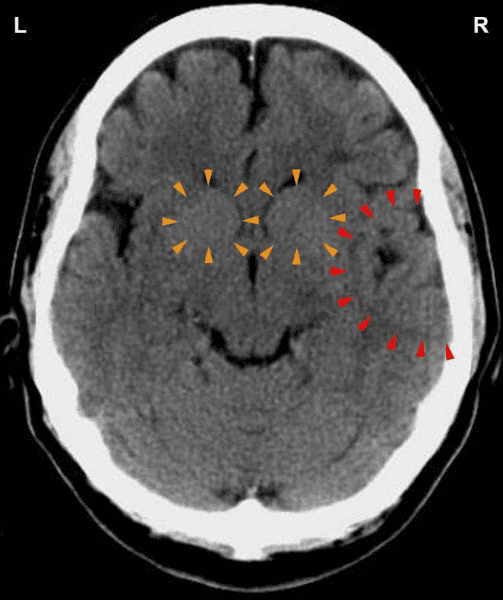
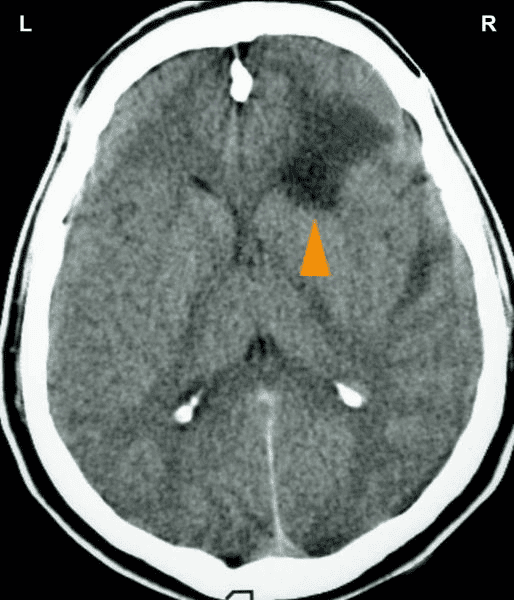
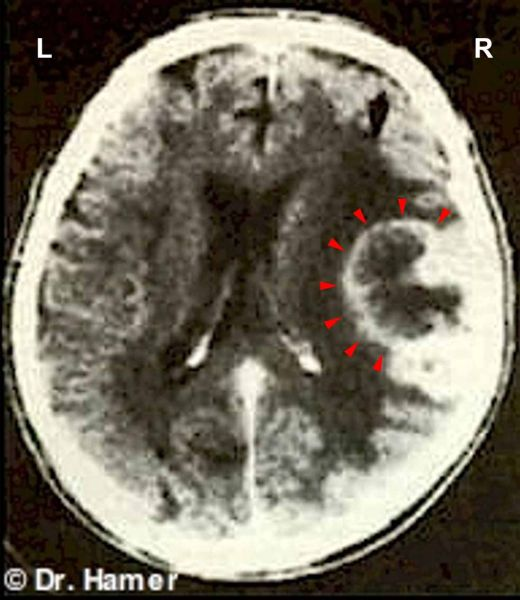
Tento CT mozku patří pravákovi, který prodělal konflikt zahlcení, když ho opustila manželka s dětmi. Na snímku mozku je patrný náraz do obou relé myokardu v bílé hmotě velkého mozku (oranžové šipky – prohlédněte si schéma GNM), které jsou spojené jak se stranou matky/dětí, tak i partnerské. Sken také ukazuje Hamerovo ohnisko v mozkovém relé koronárních tepen (červené šipky), které prozrazuje, že současně prožíval konflikt teritoriální ztráty. Nerovný edematózní prstenec naznačuje, že konflikt teritoriální ztráty již byl vyřešen. Částečně ostrý okraj však vypovídá o tom, že má stále recidivy konfliktu.
FÁZE HOJENÍ: V první části fáze hojení (PCL-A) se nekróza srdečního svalu obnovuje prostřednictvím buněčné proliferace. V konvenční medicíně by tento “nádor” mohl být diagnostikován jako sarkom myokardu. Při zánětu se stav nazývá myokarditida – souvisí s konfliktem sebehodnocení spojeným se srdcem (viz také endokard a srdeční chlopně).
POZNÁMKA: Všechny orgány, které pocházejí z nového mezodermu (“luxusní skupina”), včetně pojivové tkáně, vykazují biologický účel na konci fáze hojení. Po ukončení procesu hojení je orgán nebo tkáň silnější než předtím, což umožňuje být lépe připraven na konflikt stejného druhu.
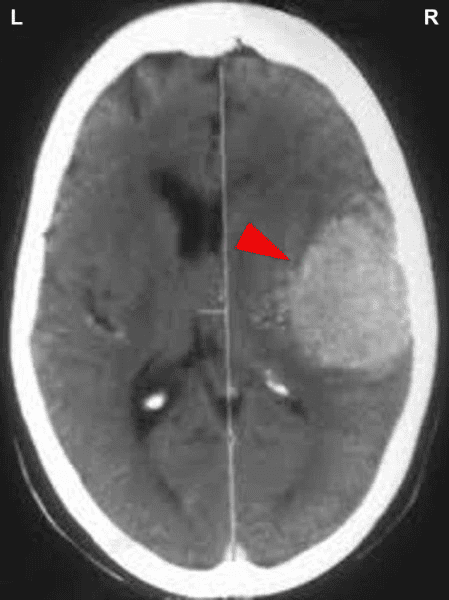
Během PCL-A vzniká v příslušném mozkovém relé edém. Tento CT snímek ukazuje takový otok mozku v oblasti bílé hmoty velkého mozku, která ovládá pravý myokard (zobrazte si schéma GNM).
Ochrnutí srdečního svalu a související příznaky (dušnost, tělesná slabost, zvýšený krevní tlak) zasahuje do PCL-A. Opakující se fáze hojení v důsledku neustálých recidiv konfliktů způsobují zvětšení srdce (kardiomegalii). Neustálá fyzická námaha, například při sportu, může mít za následek také velké srdce bez konfliktu zahlcení.
Během EPILEPTOIDNÍ KRIZE je otok mozku vypuzen prostřednictvím sympatikotonického rázu. V tomto období dochází k infarktu myokardu. Stejně jako srdeční infarkt spojený s koronárními tepnami je infarkt myokardu iniciován v mozku! Řízený z motorické kůry se infarkt myokardu projevuje jako stahy srdečního svalu s bolestivými křečemi (“srdeční epilepsie”). Intenzivní epileptoidní krize může vyvolat generalizovaný epileptický záchvat s křečemi postihujícími celé tělo, což může vést k chybné diagnóze.
Rychlé stahy myokardu způsobují tachykardii, rychlý srdeční tep, označovaný také jako bušení srdce nebo fibrilace komor (srovnejte s fibrilací síní související s hladkou srdeční svalovinou a komorovou tachykardií související s koronárními žilami). Rychlý srdeční tep slouží k zajištění transportu krve do srdce a ze srdce. Silný srdeční tep je obvykle cítit v oblasti krku. Pokud jsou stahy silné, může dojít k roztržení srdečního svalu, což vede k srdeční tamponádě s únikem krve do osrdečníku (viz také perforace myokardu v konfliktně aktivní fázi). K tomu obvykle dochází, pokud je srdeční sval již opotřebovaný a zjizvený v důsledku mnoha konfliktních recidiv. Při zadržování vody (SYNDROM) je ruptura pravděpodobnější. Za normálních okolností je však hladká část komorové svaloviny (asi 5-10 %) schopna ruptuře zabránit.
Myokard je funkčně úzce spjat s bránicí, hlavním svalem dýchání (v mozku jsou mozková relé bránice umístěna přímo pod řídicími centry myokardu). Proto je infarkt myokardu vždy doprovázen křečemi bránice a dýchacími obtížemi, zejména při infarktu pravého myokardu, protože pravá srdeční stěna je pevně spojena se svalem bránice.
Epileptoidní krize se typicky dostavuje v období klidu (při vagotonii), často během spánku. Hojivá krize se vyskytuje jako jednorázová událost nebo se objevuje v sekvencích (viz noční záchvaty kašle). V případě myokardu se projevuje jako spánková apnoe s epizodami zástavy dechu (trvajícími od několika sekund až po dvě minuty) vyvolanými kontrakcí bránice. Z hlediska GNM je spánková apnoe v podstatě sérií “mini záchvatů myokardu” s krátkými křečemi bránice. Chronická spánková apnoe označuje recidivy konfliktů vyvolané kolejemi, které vznikly při původním konfliktu zahlcení. Konfliktní recidivy mohou vyvolat i sny! Spánková apnoe je pravděpodobnější, když je postižen levý myokard, protože pravá bránice se nemůže tolik roztahovat, protože játra jsou umístěna přímo pod ní. POZNÁMKA: Spánková apnoe se vyskytuje také při konfliktu fyzického zahlcení, do kterého je zapojena pouze bránice.
Konvenční medicína zná pouze jeden typ infarktu. Podle standardní teorie je “akutní infarkt myokardu” (“infarkt přední stěny myokardu” nebo “infarkt zadní stěny myokardu”) způsoben cholesterolovými plaky nebo trombem v (předních nebo zadních) koronárních tepnách, které pravděpodobně blokují přívod krve a kyslíku do srdečního svalu, což má za následek infarkt. Navzdory důkazům, že většina lidí, kteří utrpěli infarkt myokardu, neměla žádný uzávěr koronárních tepen a měla normální hladinu cholesterolu, hypotéza o ucpání koronárních tepen stále převládá. Na základě vědeckých poznatků GNM myokard a koronární tepny pocházejí z různých embryonálních zárodečných vrstev, jsou řízeny z různých oblastí mozku, jsou spojeny s různými biologickými konflikty a způsobují proto různé typy srdečních záchvatů s velmi specifickými – předvídatelnými – příznaky.
“Pokud jde o srdeční infarkty, nedokázali jsme rozpoznat významnou roli mozku, stejně jako jsme přehlíželi důležitou roli mozku u rakoviny.”
Dr. med. Ryke Geerd Hamer
Charakteristickým příznakem infarktu myokardu je akutní změna krevního tlaku v důsledku odlišných drah obou oběhových systémů. Pravý myokard iniciuje tok krve do plic (plicní oběh), zatímco levý myokard přesouvá krev přes aortu do zbytku těla (systémový oběh). Vzhledem k tomu, že vzdálenost krve putující ze srdce přes celé tělo je mnohem delší než ze srdce do plic, vyžaduje levá srdeční komora větší počáteční sílu (“tlak”) než pravý srdeční sval. To také vysvětluje, proč je levý myokard větší.
Infarkt pravého myokardu: Pokud je infarktem postižen pravý myokard (viz lateralita výše), dochází k rychlému zvýšení krevního tlaku v levé srdeční komoře, což vede k hypertenzi. Krevní tlak je zvýšen již v konfliktně aktivní fázi a během PCL-A v důsledku ochrnutí pravého srdečního svalu. Během epileptoidní krize se krevní tlak výrazně zvyšuje, aby se kompenzovaly nekoordinované stahy pravé komory. Zvýšený krevní tlak tedy nezpůsobuje srdeční infarkt, jak se tvrdí, ale je naopak životně důležitým, kompenzačním příznakem během záchvatu pravého myokardu (viz také ledvinový parenchym s hypertenzí v konfliktně aktivní fázi pro udržení funkce ledvin). Naproti tomu při srdečním infarktu spojeném s koronárními tepnami zůstává krevní tlak v normálním rozmezí. POZNÁMKA: Trvale zvýšený krevní tlak může narušit svalovinu myokardu, na kterou se upínají srdeční chlopně.
Infarkt levého myokardu: Když levý myokard prodělá epileptoidní krizi (viz lateralita výše), krevní tlak v pravé srdeční komoře se sníží, což vede k hypotenzi (viz také hypotenze související s karotickým sinusem). Nízký krevní tlak způsobuje špatné prokrvení (bledost, malátnost) a v akutních případech úplný kolaps systémového oběhu s akutní nevolností a ztrátou vědomí (srovnej s “absencí” při infarktu postihujícím koronární tepny). V zájmu udržení srdeční funkce se zrychluje tepová frekvence. Obvykle se zvyšuje počet červených krvinek (polycytémie), aby se kompenzoval dočasný nedostatek kyslíku (srovnejte s anémií, nízkým počtem krvinek). Kvůli poklesu krevního tlaku je infarkt levého myokardu podstatně nebezpečnější než infarkt pravého myokardu. Snížený krevní tlak naopak snižuje riziko prasknutí myokardu při křečích srdečního svalu (“srdeční epilepsie“). Proto jsou perforace při infarktu levého myokardu vzácné. Pokus o zvýšení krevního tlaku pomocí léků může vést k prasknutí srdečního svalu a smrti.
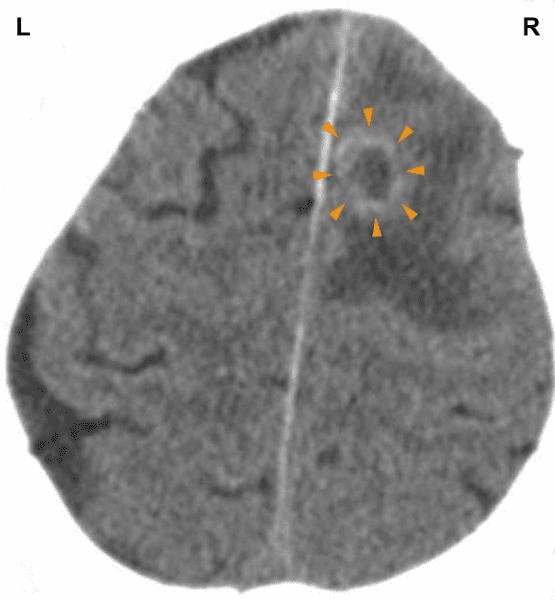
Na tomto snímku mozku je patrný gliový prstenec v oblasti motorické kůry, která řídí stahy pravého myokardu (zobrazte si schéma GNM).
POZNÁMKA: Neuroglie (mozková pojivová tkáň) obnovuje mozkové relé od periferie. CT, pořízené krátce po infarktu myokardu (epileptoidní krize), ukazuje na počátek PCL-B.
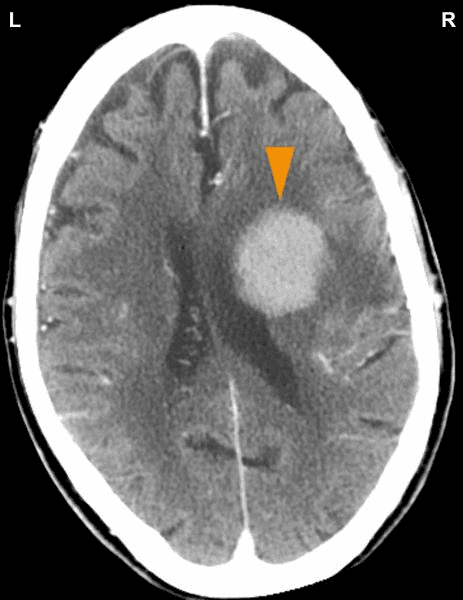
Na tomto CT mozku vidíme přítomnost neuroglie v oblasti bílé hmoty velkého mozku, která řídí trofickou funkci pravého myokardu (prohlédněte si schéma GNM). Druhá část fáze hojení (PCL-B) po infarktu myokardu je již v pokročilejší fázi. V konvenční medicíně je nahromadění glie mylně považováno za “nádor mozku“.
MYOKARD
Případové studie – Dr. Alvin De Leon
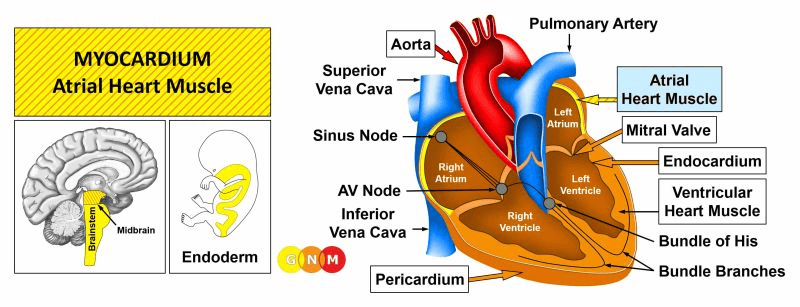
VÝVOJ A FUNKCE MYOKARDU (“SÍŇOVÉHO SRDEČNÍHO SVALU”): Pravá a levá síň tvoří dvě horní srdeční komory. Pravá síň přijímá krev ochuzenou o kyslík z horní a dolní duté žíly; levá síň přijímá krev bohatou na kyslík z plic prostřednictvím plicních žil. Předsíně vyprazdňují krev do pravé a levé komory, které krev odvádějí plicní tepnou (plicní oběh) do plic a aortou do všech ostatních orgánů (systémový oběh).
Stěna síní je tvořena hladkou svalovinou (pro srovnání, stěna komor je tvořena převážně příčně pruhovanou svalovinou). Podobně jako střevní svaly, které peristaltickým pohybem posouvají “sousto potravy” po střevním kanálu, se hladká srdeční svalovina neustále stahuje, aby posunula “sousto krve” do komor. Rytmický stah srdečního svalu síní je stimulován sinusovým uzlem (sinoatriálním uzlem nebo SA uzlem), který se nachází v horní části pravé síně. Sinusový uzel generuje elektrický impuls, který iniciuje srdeční tep a udává rytmus pulzu (v klidu přibližně 50 až 90krát za minutu). Odtud se elektrický signál dostává do AV uzlu a Hisova svazku, které přenášejí srdeční impuls přes větve svazku do komor. Srdeční frekvenci určuje také autonomní nervový systém: Sympatické nervy zrychlují srdeční tep například při vzrušení a stresu, ale i při konfliktní aktivitě a epileptoidní krizi (při sympatikotonii); parasympatické nervy zpomalují tep v klidu a ve spánku (při vagotonii). Sympatické a parasympatické nervy se setkávají v sinusovém uzlu, kde ovlivňují frekvenci srdečního tepu. Hladké svalstvo síní pochází z endodermu a je řízeno ze středního mozku.
ÚROVEŇ MOZKU: Hladké svaly myokardu síní jsou řízeny ze středního mozku, který se nachází v nejzazší části mozkového kmene.
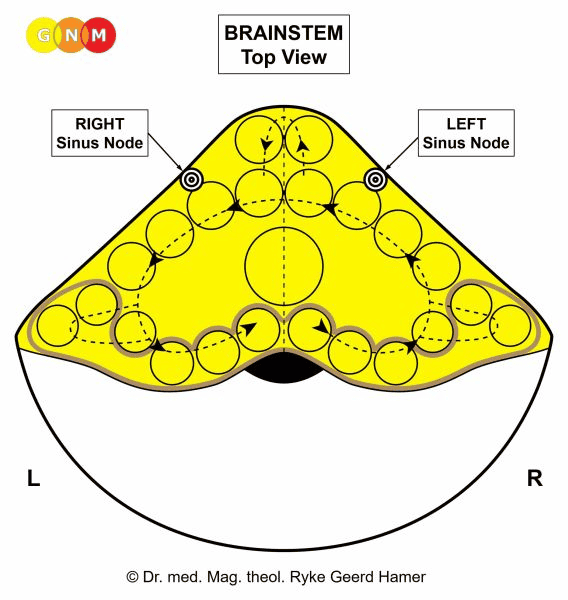
Sinusový uzel v pravé síni (předchozí levá srdeční trubice) je řízen z levé strany mozkového kmene; sinusový uzel v levé síni (předchozí pravá srdeční trubice) je řízen z pravé hemisféry mozkového kmene. POZNÁMKA: Vzhledem k otočení embryonálních srdečních trubic o 180 stupňů existuje zkřížená korelace z mozku do orgánu.
Ektopický srdeční tep (předčasný stah síní) vzniká v relé pravého sinusového uzlu; fibrilace síní vzniká v relé levého sinusového uzlu.
POZNÁMKA: Původně mělo srdce dva sinusové uzly umístěné v pravé a levé síni. Pravý sinusový uzel (ovládaný z pravé strany mozkového kmene) souvisel s “příjmem a transportem” “krevního sousta” (obdoba “příjmu a transportu” “potravního sousta” ve střevě); levý sinusový uzel (ovládaný z levé strany mozkového kmene) souvisel s “vylučováním” “krevního sousta”. Se stočením srdečních trubic se přepnula i inervace z mozku do sinusových uzlin. Levý sinusový uzel, ovládaný z pravé strany mozkového kmene, začal být zodpovědný za vypuzení krve (do dnešní aorty), pravý sinusový uzel, ovládaný z levé strany mozkového kmene, za nasátí krve (z dnešní duté žíly) do pravé síně. Postupem času však levý sinusový uzel atrofoval. Proto je nyní pravý sinusový uzel, který se nachází v pravé síni, jediným vodičem plnícím funkci obou síní.
BIOLOGICKÝ KONFLIKT: Biologický konflikt spojený se síněmi myokardu je “neschopnost pohybovat krví (soustem krve)”. Konflikt spojený se síněmi myokardu souvisí s biologickou tísní, že srdce není schopno řídit průtok krve a zásobovat organismus dostatečným množstvím krve.
V souladu s evoluční úvahou jsou konflikty sousta hlavním konfliktním tématem spojeným s orgány řízenými mozkovým kmenem odvozeným z endodermu.
Konflikt je obvykle vyvolán diagnózou typu “špatně vám proudí krev”, “máte ucpané tepny“, “máte ucpanou krkavici” nebo strachem z infarktu či mrtvice, včetně obav ze sebe sama (“rodinná anamnéza srdečních chorob“). Užívání “léků na ředění krve” může tento konflikt udržovat v činnosti!
KONFLIKTNĚ AKTIVNÍ FÁZE: hypertonus síňových svalů. Biologickým účelem zvýšeného svalového napětí je zlepšení krevního oběhu.
FÁZE HOJENÍ: Během fáze hojení se svalové napětí vrací do normálu. Epileptoidní krize se projevuje zvýšenou peristaltikou srdečního svalu, která způsobuje fibrilaci síní s tachykardií, zrychleným srdečním tepem (srovnejte s fibrilací komor související s komorami a tachykardií při plicní embolii zahrnující koronární žíly). Opakované epizody se objevují při každé recidivě konfliktu. S ukončením fáze hojení se srdeční frekvence vrací k normálu.
POZNÁMKA: Ve srovnání s komorovou svalovinou se epileptoidní krize hladké srdeční svaloviny síní neprojevuje jako srdeční záchvat, ale spíše jako “srdeční kolika” podobná “střevní kolice” (viz hladká střevní svalovina).
Umělý kardiostimulátor určený ke stabilizaci srdeční frekvence tím, že přebírá úlohu vysílání elektrických impulzů, je podle Dr. Hamera užitečný pouze tehdy, když kardiostimulátor aktivuje sinusový uzel i AV uzel, protože obě elektrické reléové stanice pracují společně. Pokud však nepravidelný srdeční rytmus vzniká v bradykardiálním nebo tachykardiálním centru srdečního rytmu (viz koronární tepny a koronární žíly), pak stačí stimulovat pouze AV uzel.
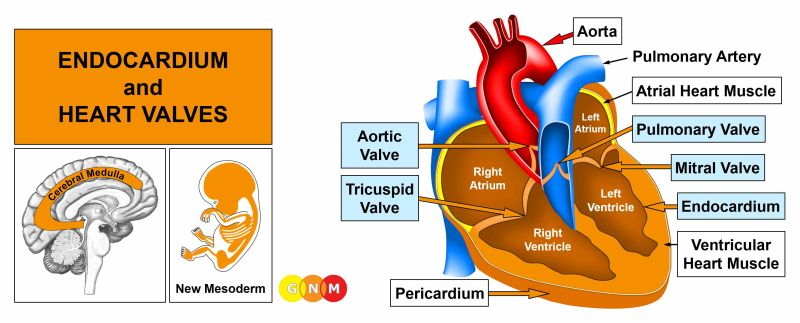
VÝVOJ A FUNKCE ENDOKARDU A SRDEČNÍCH CHLOPNÍ: Endokard je nejvnitřnější vrstva myokardu, která vystýlá srdeční dutiny. Myokard obsahuje čtyři chlopně, které usměrňují tok krve jedním směrem. Srdeční chlopně mají zásadní význam pro účinnost oběhového systému. Třícípá (trikuspidální) chlopeň, která se nachází mezi pravou síní a pravou komorou, se otevírá a vyprazdňuje krev zbavenou kyslíku do pravé komory. Když se pravá komora stáhne, otevře se plicní chlopeň, která přivádí krev do plicní tepny, která krev odvádí do plic, kde nabírá kyslík (plicní oběh). Okysličená krev vracející se do srdce vstupuje do levé síně, kde se uchovává do doby, než se levá síň stáhne. V tomto okamžiku se otevře mitrální chlopeň a krev se dostane do levé komory. Se stahováním levé komory se otevře aortální chlopeň, která krev dopraví do aorty, odkud je rozváděna do tělních krevních cév (systémový oběh). Endokard a srdeční chlopně jsou tvořeny pojivovou tkání, pocházejí z nového mezodermu a jsou tedy řízeny z bílé hmoty velkého mozku.
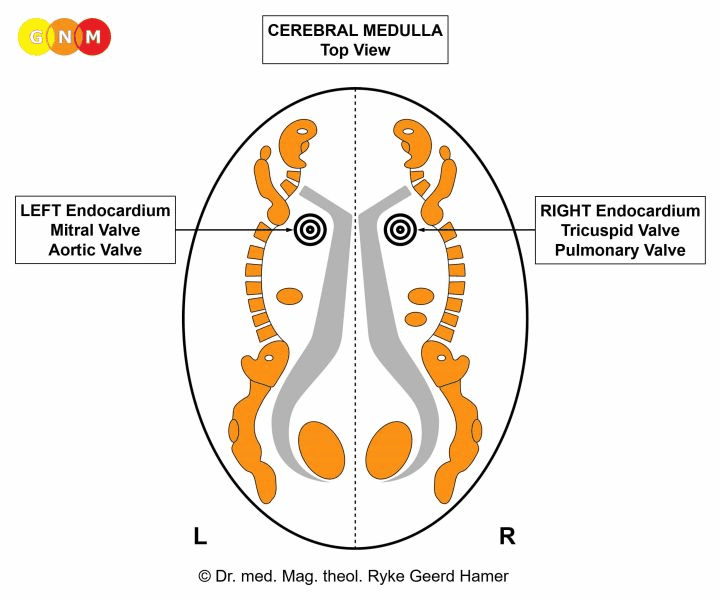
ÚROVEŇ MOZKU: V bílé hmotě velkého mozku jsou pravý endokard, jakož i trikuspidální (třícípá) chlopeň a plicní chlopeň, které se nacházejí v pravém myokardu, řízeny z pravé strany mozku; levý endokard, jakož i mitrální chlopeň a aortální chlopeň, které se nacházejí v levém myokardu, jsou řízeny z levé mozkové hemisféry. POZNÁMKA: Vzhledem k tomu, že embryonální srdeční trubice jsou stočeny o 180 stupňů, neexistuje zkřížená korelace mezi mozkem a orgánem.
BIOLOGICKÝ KONFLIKT: Biologický konflikt spojený s endokardem a srdečními chlopněmi je konflikt sebehodnocení spojený se srdcem (viz pojivová tkáň). Přetrvávající angina pectoris, srdeční arytmie, předchozí infarkt nebo strach z infarktu (protože se to “dědí v rodině”), diagnóza “srdeční nedostatečnosti” nebo verdikt lékaře typu “vaše srdce je slabé” nebo “vaše srdce nepracuje dobře” jsou příklady toho, co může tento konflikt vyvolat.
V souladu s evoluční úvahou jsou konflikty sebehodnocení hlavním konfliktním tématem spojeným s orgány řízenými bílou hmotou velkého mozku odvozenými z nového mezodermu.
KONFLIKTNĚ AKTIVNÍ FÁZE: nekróza (ztráta buněk) endokardu a/nebo srdeční chlopně (chlopní).
FÁZE HOJENÍ: Po vyřešení konfliktu (CL) je ztráta tkáně doplněna a obnovena novými buňkami. Pokud je hojení endokardu nebo srdečních chlopní doprovázeno zánětem, vzniká endokarditida. Bakterie, jako jsou stafylokoky, napomáhají procesu hojení, pokud jsou k dispozici. Teorie o tom, že by se bakterie z infikovaného zubu nebo z krku (“streptokoková “infekce” v krku“) dostaly do srdce, kde se údajně přichytí na srdeční chlopně, jsou zcela neopodstatněné. V konvenční medicíně jsou příznaky endokarditidy zařazeny pod “revmatickou horečku”, i když s revmatismem vůbec nesouvisí.
POZNÁMKA: Všechny orgány, které pocházejí z nového mezodermu (“luxusní skupiny”), včetně endokardu a srdečních chlopní, vykazují biologický účel na konci fáze hojení. Po ukončení procesu hojení je orgán nebo tkáň silnější než předtím, což umožňuje být lépe připraven na konflikt stejného druhu.
Při visícím hojení, tj. když je fáze hojení neustále přerušována recidivami konfliktu, opakující se skarifikace (během PCL-B) nakonec znehodnotí chlopeň (chlopně). Příznaky nedomykavosti chlopní jsou srdeční šelesty.
Mitrální insuficience (nedomykavost mitrální chlopně) se týká srdeční chlopně umístěné mezi levou síní a levou komorou. Při postižení mitrální chlopně se chlopeň již zcela neuzavírá a krev při stahu srdečního svalu uniká zpět přes chlopeň do plicních žil (takový únik může být také důsledkem postupující nekrózy v důsledku prodloužené konfliktně aktivní fáze). V tomto okamžiku je stav nevratný (srovnejte s narušením srdečních chlopní způsobeným perikardiálním výpotkem s obnovením funkce chlopně po ukončení fáze hojení).
Pokud skarifikace ztluští ústí mitrální chlopně, ústí se zúží a chlopeň se již plně neotevře. To se označuje jako mitrální stenóza. Zúžení mitrálního otvoru ohrožuje volný průtok krve z levé síně do levé komory, což zvyšuje diastolický krevní tlak (zatímco systolický krevní tlak klesá). Totéž platí pro stenózu trikuspidální chlopně. V pokročilém stadiu postižení mitrální chlopně může být nutný chirurgický zákrok, aby se zabránilo otoku plic způsobenému zahlcením plic tekutinami (viz také otok plic související s myokardem a alveolární otok související s plicními sklípky).
Aortální insuficience (nedomykavost aortální chlopně) vzniká tehdy, když se aortální chlopeň mezi levou komorou a aortou přestane správně uzavírat v důsledku skarifikace. Aortální stenóza vzniká, když se aortální chlopeň zúží, což brání jejímu úplnému otevření. Překážka průtoku krve brání průtoku krve ze srdce do aorty a do zbytku těla. V tomto případě se snižuje diastolický krevní tlak (zatímco systolický krevní tlak se zvyšuje). Totéž platí pro stenózu plicní chlopně. Příznaky: závratě, únava a slabost.
U člověka, který není obeznámen s GNM, může diagnóza “vada srdeční chlopně” vyvolat další konflikty sebehodnocení spojené se srdcem, což vytváří progresivní stav.
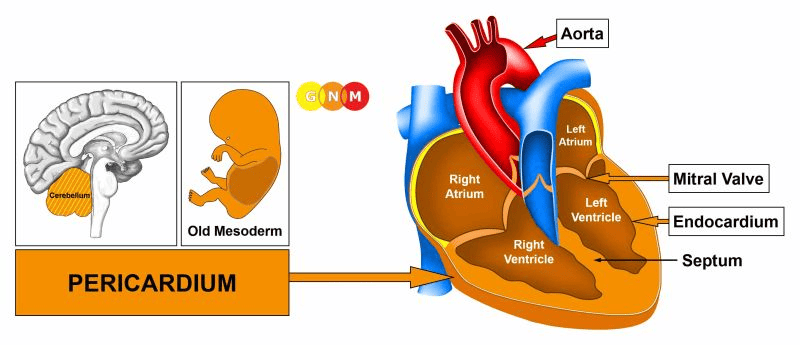
VÝVOJ A FUNKCE PERIKARDU (OSRDEČNÍKU): Perikard je dvouvrstvá blána, která obaluje a chrání srdce. Vnitřní vrstva (viscerální perikard) je v kontaktu se srdcem (epikard); vnější vrstva (parietální perikard) je připojena k hrudní kosti a srostlá s bránicí na spodní straně srdce. Laterálně přiléhá perikard k pohrudnici. Viscerální perikard je pokryt buněčnou vrstvou zvanou mezotel. Mezotelové buňky vylučují malé množství serózní tekutiny, která vyplňuje prostor osrdečníkové dutiny, aby se minimalizovalo tření mezi osrdečníkovými blánami. Z evolučního hlediska se perikard vyvinul společně s pohrudnicí, pobřišnicí a kůží koria. Osrdečník pochází ze starého mezodermu a je tedy řízen z mozečku.
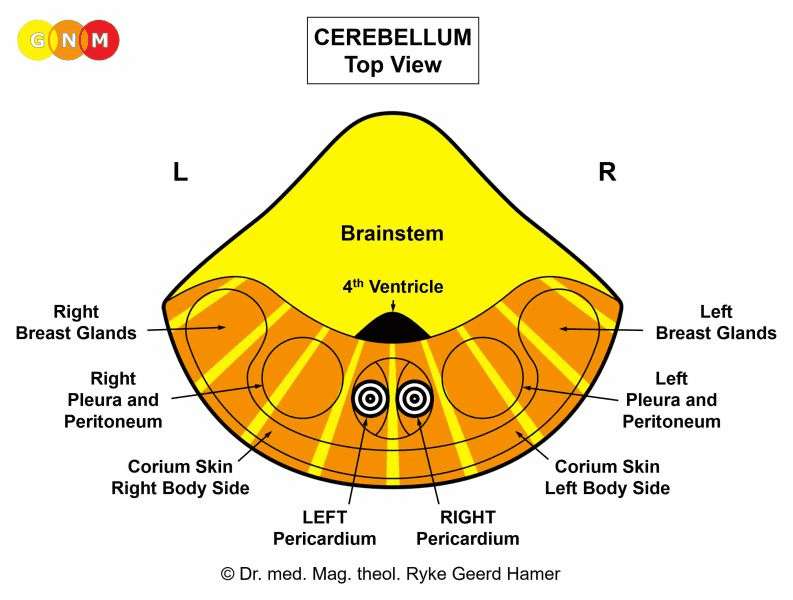
ÚROVEŇ MOZKU: V mozečku je pravý perikard řízen z pravé strany mozku; levý perikard je řízen z levé mozkové hemisféry. POZNÁMKA: Vzhledem k tomu, že embryonální srdeční trubice jsou stočeny o 180 stupňů, neexistuje zkřížená korelace mezi mozkem a orgánem.
BIOLOGICKÝ KONFLIKT: Biologický konflikt spojený s osrdečníkem je konflikt útoku, konkrétně útoku na srdce (viz také konflikty útoku spojené s pohrudnicí, pobřišnicí a kůží koria).
V souladu s evoluční úvahou jsou konflikty útoku hlavním konfliktním tématem spojeným s orgány řízenými mozečkem, které pocházejí ze starého mezodermu.
Útok proti srdci zažíváme například prostřednictvím bodnutí nebo úderu proti srdci nebo prostřednictvím strčení či úderu do horní části těla během boje nebo nehody (viz také pohrudnice). V přeneseném významu by “ostrá” slova (slovní urážky) mohla být vnímána jako “řezání do srdce”. Operace srdce, jako je bypass nebo výměna chlopně, by mohla být registrována jako útok na integritu orgánu. Ve skutečnosti může konflikt vyvolat již oznámení o operaci srdce a mentální představa “řezání”. Diagnóza “srdeční choroby” nebo poznámky lékaře typu “vaše srdce nepracuje správně”, “výsledky EKG jsou abnormální” nebo “váš krevní tlak je příliš vysoký”, spojené s rizikem infarktu, mohou snadno vyvolat strach o vlastní srdce (mohou také vyvolat konflikt sebehodnocení, který se týká srdečních chlopní). Konflikt lze také prožít s někým jiným nebo za někoho jiného, řekněme když infarkt utrpěl někdo blízký. Konflikty útoku související se srdcem vznikají také uvnitř hrudníku, například při bolesti na hrudi způsobené anginou pectoris nebo při srdečním záchvatu.
KONFLIKTNĚ AKTIVNÍ FÁZE: Počínaje DHS se během konfliktně aktivní fáze perikardiální buňky množí úměrně intenzitě a délce trvání konfliktní aktivity. Biologickým účelem nárůstu buněk je vytvoření vnitřní výztuže, která chrání srdce před dalšími útoky. Při déletrvající konfliktní aktivitě se v místě vytvoří plochý nebo kompaktní výrůstek. V konvenční medicíně se ztluštění osrdečníku diagnostikuje jako mezoteliom osrdečníku (viz také mezoteliom pleury, mezoteliom pobřišnice, mezoteliom omenta a mezoteliom varlat). Vzhledem k tomu, že během konfliktně aktivní fáze se neobjevují žádné příznaky, je růst obvykle zjištěn až při běžné kontrole nebo následném vyšetření.
POZNÁMKA: O tom, zda je postižena pravá nebo levá strana osrdečníku, rozhoduje to, jestli je člověk levo/pravoruký a zda se jedná o konflikt související s matkou/dítětem nebo s partnerem. Lokalizovaný konflikt postihuje oblast, která je spojena s “útokem”. Vzhledem ke zkroucení srdečních trubic je princip laterality obrácený. Proto pravák reaguje na konflikt související s partnerem (vyvolaný například tím, že je svědkem infarktu manžela/manželky) levým osrdečníkem. Levák by reagoval pravou stranou.
FÁZE HOJENÍ: Po vyřešení konfliktu (CL) houby, bakterie TBC nebo jiné bakterie odstraní buňky, které již nejsou potřeba. Příznaky hojení jsou bolest za hrudní kostí způsobená otokem a noční pocení. Pokud při vyřešení konfliktu nejsou potřebné mikroby k dispozici, protože byly zničeny nadměrným užíváním antibiotik, tyto dodatečné buňky zůstávají. Nakonec se růst zapouzdří.
K zánětu osrdečníku dochází, když je hojení doprovázeno zánětem. Během fáze hojení se tekutina v osrdečníku přirozeně vstřebává do osrdečníkové membrány (suchá perikarditida). Současné zadržování vody v důsledku SYNDROMU však hromadění tekutiny zvyšuje (vlhká perikarditida). Vlhká perikarditida se často rozvíjí během hospitalizace po operaci srdce.
Nadměrné zadržování vody vyvolané například existenčním konfliktem (tísní při srdečním infarktu) vytváří exsudativní perikardiální výpotek, nahromadění tekutiny kolem srdce. U některých lidí je osrdečník oddělen ve střední čáře; výpotek se proto vyskytuje pouze na postižené straně (viz také pleurální výpotek). Pokud není osrdečník rozdělen, výpotek vzniká v celém osrdečníku (cirkulární perikardiální výpotek). Pouze umístění Hamerova ohniska v mozku prozrazuje, na které straně byl vnímán konflikt útoku a tedy z které mozkové hemisféry je řízen a kontrolován biologický speciální program.
Akutní perikardiální výpotek se může stát kritickým, protože příliš mnoho vody v osrdečníku stlačuje srdce. Lékařsky se to označuje jako tamponáda osrdečníku. Tamponáda omezuje normální rozsah pohybu srdce, což vede k vážným dýchacím obtížím, tlaku v hrudníku a potenciálně k zástavě srdce (srovnejte se zástavou srdce související s myokardem nebo koronárními tepnami). To vysvětluje, proč je srdeční tamponáda nejobávanější komplikací po srdečním infarktu nebo po operaci srdce.
POZNÁMKA: Tekutina se do osrdečníku dostává také při hojení přilehlých žeber nebo hrudní kosti; v tomto případě kvůli konfliktu sebehodnocení vyvolanému například diagnózou rakoviny plic nebo prsu. Otok se “vypotí” přes okostici do osrdečníku a vytvoří tzv. transsudativní perikardiální výpotek. K transsudativnímu perikardiálnímu výpotku může dojít také při prasknutí srdečního svalu s únikem krve do osrdečníku.
Perikardiální výpotek může narušit srdeční chlopeň (chlopně). Po zhojení však chlopně opět získají normální funkci (srovnejte s mitrální insuficiencí, kde je stav nevratný).
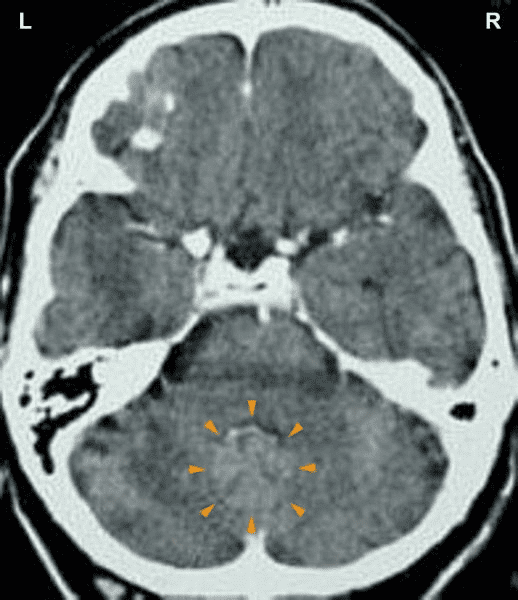
Toto CT vyšetření ukazuje skarifikaci (PCL-B) v oblasti mozečku, která ovládá pravý a levý perikard (zobrazte si schéma GNM), což naznačuje, že konflikt útoku byl spojen s celým srdcem. Biologický speciální program však byl ukončen.
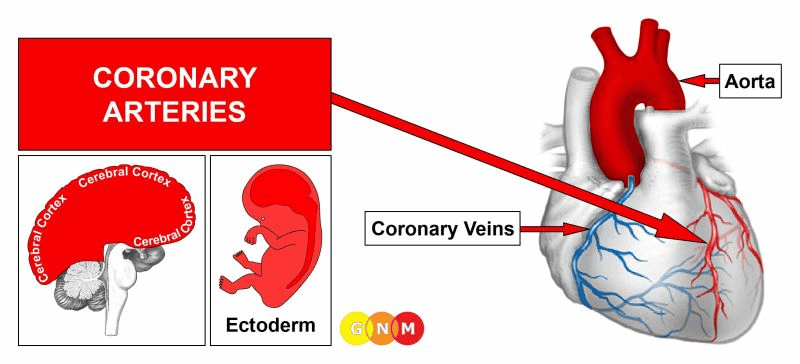
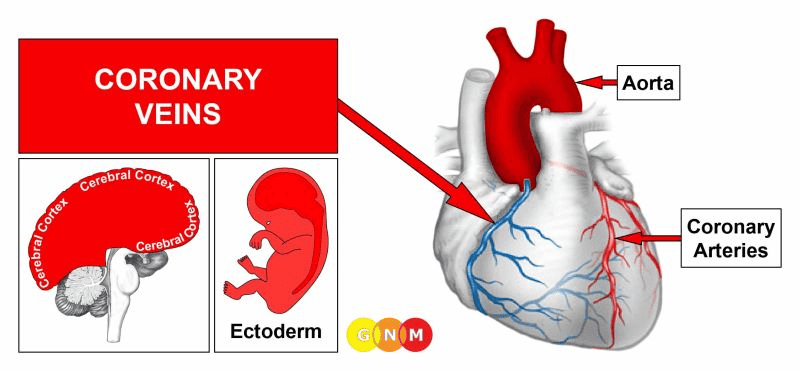
VÝVOJ A FUNKCE KORONÁRNÍCH (VĚNČITÝCH) TEPEN: Koronární tepny a koronární žíly probíhají podél vnějšího povrchu srdce ve tvaru koruny (“věnce”). Dvě koronární tepny odbočují z aorty poblíž horní části srdce. Jejich hlavní funkcí je přivádět krev bohatou na kyslík do srdečního svalu. Na rozdíl od ostatních krevních cév je vnitřní výstelka věnčitých tepen, tzv. intima, tvořena vysoce citlivými dlaždicovými epitelovými buňkami, které pocházejí z ektodermu a jsou tedy řízeny z mozkové kůry. Tepenná stěna je složena z hladké svaloviny a příčně pruhované svaloviny.
POZNÁMKA: Koronární tepny jsou odnoží hltanových oblouků, které se skládají z hltanových obloukových tepen, z nichž vzniká několik hlavních tepen (viz také koronární žíly, vzestupná aorta, vnitřní krkavice a vnitřní úseky podklíčkových tepen).
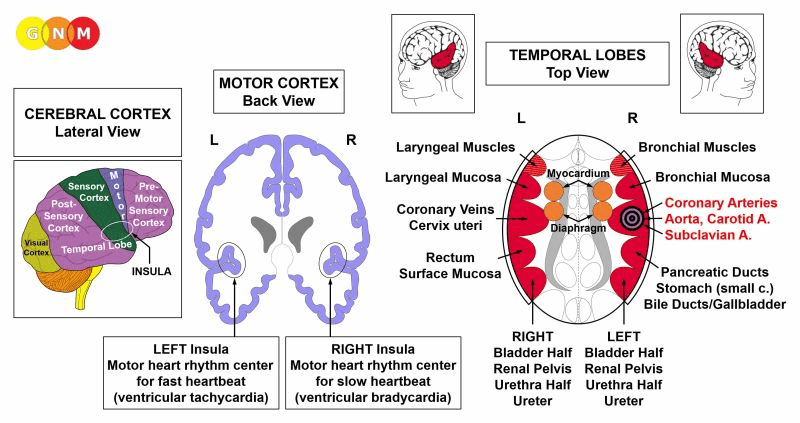
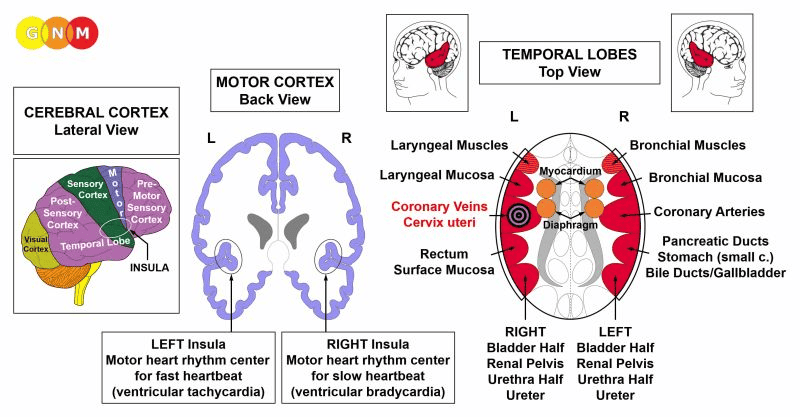
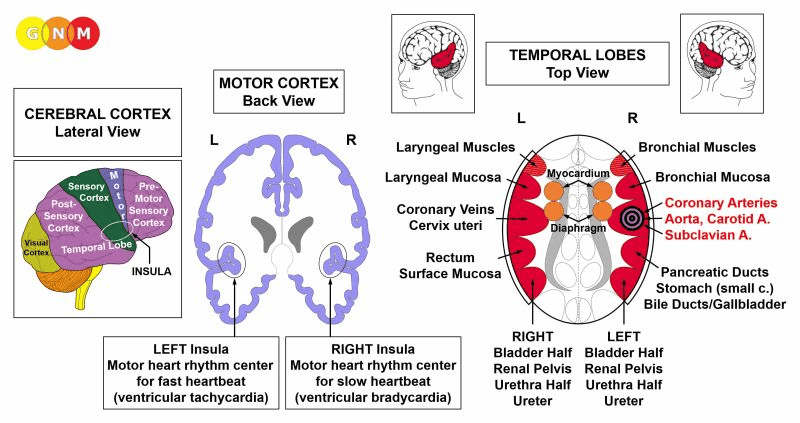
ÚROVEŇ MOZKU: Intima koronárních tepen je řízena z pravé insuly (součást spánkového laloku). Řídicí centrum koronárních tepen je umístěno naproti mozkovému relé koronárních žil.
Trofické relé bránice a myokardu, v němž se nachází AV uzel, hraničí s insulou zevnitř.
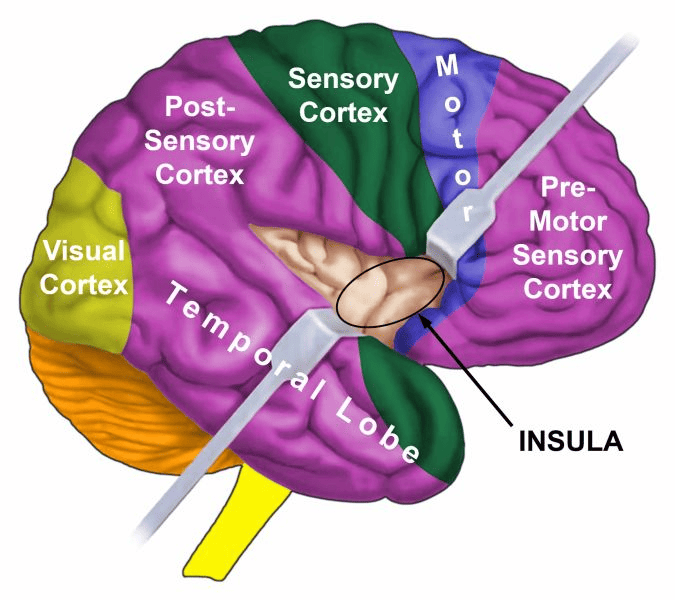
INSULA se nachází hluboko v mozkové kůře, přesně v místě, kde se setkávají čtyři mozkové kůry (premotorická senzorická kůra, motorická kůra, senzorická kůra, postsenzorická kůra). Je to oblast mozku, která ovládá výstelku velkých cév (koronárních tepen, koronárních žil, aorty, krčních tepen a podklíčkových tepen), které přivádějí krev do srdce a ze srdce. Pravá a levá insula také regulují pomalou (bradykardiální) a rychlou (tachykardiální) srdeční frekvenci komor (myokardu) – viz AV uzel. Bradykardiální centrum srdečního rytmu se nachází v pravé insule; tachykardiální centrum srdečního rytmu se nachází v levé insule. Srdeční rytmus (pomalý a rychlý) tvoří spolu s bráničním dýcháním nadřazený systém.
POZNÁMKA: Koronární tepny, vzestupná aorta, vnitřní krkavice a vnitřní úseky podklíčkových tepen sdílejí stejné řídící centrum a tedy i stejný biologický konflikt; která z těchto tepen bude ovlivněna DHS, je náhodné. Krkavice je rovněž řízena ze stejného mozkového relé, ale je spojena s jiným biologickým konfliktem.
BIOLOGICKÝ KONFLIKT: Biologický konflikt spojený s koronárními tepnami je mužským konfliktem teritoriální ztráty nebo ženským sexuálním konfliktem, v závislosti na pohlaví, lateralitě a hormonálním stavu člověka (viz také Postmortální konstelace, Casanova konstelace, Nymfo konstelace).
(český článek k Postmortální konstelaci je ZDE, pozn. překl.)
Pohlaví, lateralita, hormonální stav
Biologický konflikt
Postižený orgán
Pravoruký muž (NHS)
Konflikt teritoriální ztráty
Koronární tepny
Levoruký muž (NHS)
Konflikt teritoriální ztráty
Koronární žíly*
Pravoruký muž (LTS)
Sexuální konflikt
Koronární žíly
Levoruký muž (LTS)
Sexuální konflikt
Koronární tepny*
Pravoruká žena (NHS)
Sexuální konflikt
Koronární žíly a děložní čípek
Levoruká žena (NHS)
Sexuální konflikt
Koronární tepny*
Pravoruká žena (LES)
Konflikt teritoriální ztráty
Koronární tepny
Levoruká žena (LES)
Konflikt teritoriální ztráty
Koronární žíly a děložní hrdlo*
NHS = normální hormonální stav LTS = nízký testosteronový stav LES = nízký estrogenový stav
*U leváků se konflikt přenáší na druhou mozkovou hemisféru
V souladu s evoluční úvahou jsou teritoriální konflikty, sexuální konflikty a separační konflikty primárními konfliktními tématy spojenými s orgány ektodermálního původu, řízenými ze senzorické, premotorické senzorické a postsenzorické kůry.
Konflikt teritoriální ztráty se projevuje ztrátou soukromé domény (domov z důvodu nečekaného stěhování nebo rozvodu, zabavení nemovitosti, požáru, povodně) nebo ohrožením bezpečnosti místa, kde člověk žije. Do této kategorie spadá také majetek “území”, který má osobní hodnotu, jako je auto, šperky, soukromá sbírka, akcie, investice, řidičský průkaz, status přistěhovalce nebo členství v klubu. Ke ztrátě profesní domény může dojít ztrátou podniku, bankrotem, ztrátou pracovního místa z důvodu propouštění, fúze, přeložení nebo předčasným odchodem do důchodu z důvodu nemoci nebo snížení počtu zaměstnanců. Nemožnost pokračovat v provozování koníčku (hra na hudební nástroj, malování, psaní, zahradničení, sportovní aktivita) může být také vnímána jako ztráta teritoria. Konflikt se týká také ztráty intelektuální domény, například ztráty dovedností v důsledku nehody nebo doslova ztráty duševního vlastnictví (výsledky výzkumu, důvěrné údaje, patenty, obchodní tajemství). Konflikt může vyvolat i ztráta člena teritoria (rodiče, manžela, partnera, dítěte, domácího mazlíčka, přítele, kolegy, klienta, zákazníka) v důsledku hádky nebo rozchodu. Muži trpí konfliktem ztráty teritoria, když ztratí sexuální partnerku. Mužský konflikt teritoriální ztráty je ekvivalentem ženského sexuálního konfliktu (mozková relé odpovídajících orgánů, konkrétně koronárních tepen a děložního čípku, jsou v mozkové kůře umístěna přesně naproti sobě).
POZNÁMKA: Pokud je muž ve věku, kdy již nemůže mít konflikt teritoriální ztráty kvůli nízkému stavu testosteronu, konflikt páření (ztráta sexuální partnerky, sexuální odmítnutí, sexuální frustrace) ovlivňuje spíše prostatu než koronární tepny. To vysvětluje, proč jsou příznaky související s prostatou (zvýšené PSA, hyperplazie prostaty) častější u starších mužů.

Záhada Roseto
popsané v románu Malcolma Gladwella Outliers
V úvodu knihy Outliers se vypráví o městečku Roseto v Pensylvánii, kam se obyvatelé původně přistěhovali z italského Roseta. Obyvatelé Roseta udivovali lékaře nízkým výskytem srdečních chorob ve své komunitě. Lidé zde byli náchylnější k úmrtí na stáří než na cokoli jiného. Lékaři a vědci prováděli nejrůznější testy, aby zjistili, proč tomu tak je. Domnívali se, že jejich neobvykle dobré zdraví musí být vysvětleno stravou, pohybovými návyky nebo životním prostředím obyvatel Roseta, ale žádná z těchto hypotéz se nepotvrdila. Pak se podívali na sociální strukturu Rosetů. Mnoho obyvatel si povídalo se sousedy. Někdy pod jednou střechou žily i tři generace jedné rodiny. Zdá se, že právě pocit pospolitosti a sounáležitosti jim umožnil žít šťastně a dlouho. “Nikdo nebyl zvyklý přemýšlet o zdraví z hlediska komunity.”
Krásný příklad GNM v praxi
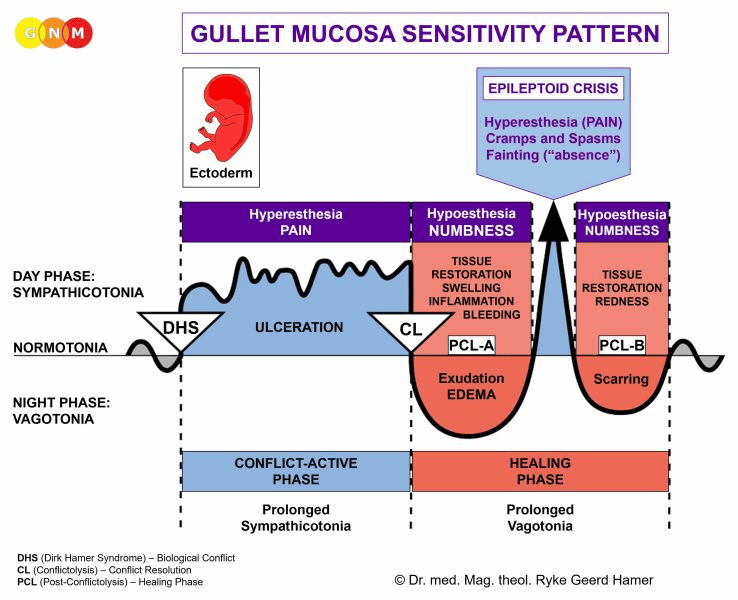
Biologický speciální program koronárních tepen se řídí VZORCEM SENSITIVITY SLIZNICE HLTANU s hypersenzitivitou během konfliktně aktivní fáze a epileptoidní krizí a hyposenzitivitou ve fázi hojení.
KONFLIKTNĚ AKTIVNÍ FÁZE: ulcerace ve výstelce koronárních tepen. Biologickým účelem ztráty buněk je rozšíření lumen koronární cévy, aby do srdce mohlo proudit více krve. Zvýšená energie dává jedinci lepší pozici pro získání území zpět nebo založení nového. Ulcerace citlivé intimy způsobuje anginu pectoris (a nikoli, jak se předpokládá, nedostatečnost myokardu). V závislosti na stupni konfliktu se bolesti na hrudi pohybují od mírných až po silné.
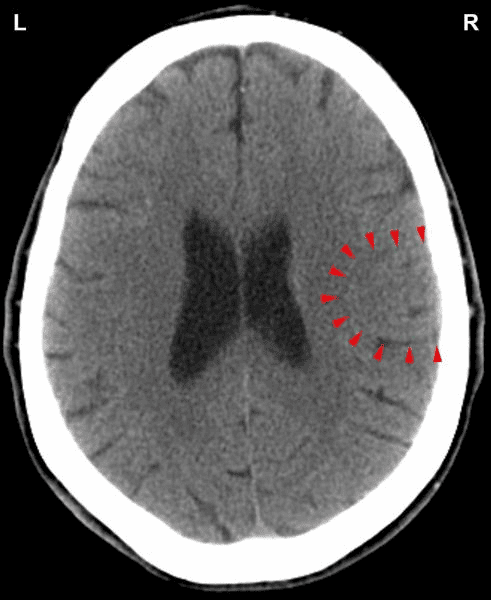
Toto CT mozku ukazuje dopad konfliktu teritoriální ztráty v mozkovém relé koronárních tepen (zobrazte schéma GNM). Ostrá hranice Hamerova ohniska prozrazuje, že osoba je konfliktně aktivní.
FÁZE HOJENÍ: V první části fáze hojení (PCL-A) se ztráta tkáně doplňuje prostřednictvím buněčné proliferace s otokem v důsledku edému (nahromadění tekutiny). Otok může dočasně uzavřít postiženou tepnu, zejména při současné retenci vody (SYNDROM). Zúžení (stenóza) koronární cévy však nikdy nemůže vést k srdečnímu infarktu, protože pokud by situace uzávěru nastala, pomocné cévy neboli tzv. kolaterály fungují jako přirozený bypass, který zásobuje srdce krví (kolaterály jsou takříkajíc jako suché koryto řeky, které se během 2-3 dnů po koronárním uzávěru naplní krví. Z embryologického hlediska kolaterální krevní cévy pocházejí z nového mezodermu). To jasně vyvrací standardní teorii tvrdící, že infarkt je způsoben ucpáním koronární tepny. Zpochybňuje také nutnost operací bypassu nebo angioplastiky.
“Studie Rentropa a kol. v dubnovém čísle časopisu The American Journal of Cardiology z roku 1988 přinesla výsledky, které jsou zcela v rozporu s teorií ucpání koronární tepny. Dr. Stephen Epstein z National Heart, Lung and Blood Institute v doprovodném úvodníku shrnuje “mimořádně důležitá pozorování” Rentropa a jeho kolegů. Zjistili, že v pokročilém stavu zúžení koronárních tepen je zásobování srdečního svalu krví plně zajištěno prostřednictvím kolaterál, které se v reakci na uzávěr přirozeně zvětšují. Zajímavé je, že vypozorovali, že čím více se koronární tepny zužují, tím menší je nebezpečí infarktu… Proto by byl bypass srdce do značné míry zbytečný” (World Research Foundation, 2007).
“Operace bypassu neprodlužují život ani nezabraňují budoucím infarktům. Nepomáhá ani angioplastika, při níž se rozšíří zúžené cévy a poté se obvykle podepřou kovovými trubičkami zvanými stenty” (Is Heart Surgery Worth It?, Dr. L. David Hillis, profesor kardiologie na University of Texas Southwestern Medical School; Bloomberg Business, 2005).
Výstelka koronárních tepen se obnovuje převážně pomocí cholesterolu. Proto se během fáze hojení hladina cholesterolu zvyšuje. Při visícím hojení, to znamená, když je proces hojení neustále přerušován recidivami konfliktu, vede hromadění cholesterolových plaků k ateroskleróze a nakonec k zúžení lumen cévy. Časem stěna tepny ztvrdne a ztratí svou pružnost, což je stav známý jako arterioskleróza (viz také ateroskleróza týkající se aorty, krčních tepen a podklíčkových tepen a dalších krevních cév).
Cholesterol je produkován především v játrech. Ve skutečnosti je 80 % celkového cholesterolu syntetizováno v těle; pouze 20 % pochází ze zdrojů potravy. Játra používají tuky z potravin jako surovinu pro výrobu cholesterolu. Takzvaný LDL-cholesterol, označovaný jako “zlý cholesterol”, je obzvláště užitečný, protože je velmi lepkavý a proto je ideální pro opravu cévní stěny. Léky snižující hladinu cholesterolu, jako jsou statiny, potlačují produkci cholesterolu v játrech. Proto mají statinové léky negativní vliv na játra. Statinové léky také poškozují svalovou tkáň, včetně srdečního svalu, což je škodlivé pro celkovou funkci srdce.
“Vytvoření souvislosti mezi zvýšenou hladinou cholesterolu a vznikem srdečního infarktu je zásadní chybou ve vědeckém uvažování.”
(Dr. med. Ryke Geerd Hamer)
“Cholesterol je důležitý pro kardiovaskulární zdraví. Cholesterol je nezbytnou složkou při jakémkoli druhu buněčné opravy.”
(Dr. Ron Rosedale, M.D., Mýtus o cholesterolu)
POZNÁMKA: Během fáze hojení koronárních tepen je krevní tlak v normálním rozmezí (viz hypertenze související s pravým myokardem a ledvinným parenchymem). To vysvětluje, proč podle lékařských záznamů mnoho pacientů s infarktem nemělo před infarktem zvýšený krevní tlak.
EPILEPTOIDNÍ KRIZE je okamžik, kdy dojde k srdečnímu infarktu. Na rozdíl od standardního přesvědčení není srdeční infarkt způsoben uzávěrem koronární tepny, ale je iniciován v mozku a to právě tehdy, když je otok mozku, který vznikl při PCL-A, vypuzen prostřednictvím sympatikotonického rázu vyvolaného krátkou, předem naprogramovanou reaktivací konfliktu (viz také srdeční infarkt související s myokardem). Z biologického hlediska je srdeční infarkt klíčový, protože srdce může obnovit svou normální funkci až po vytlačení mozkového edému.
POZNÁMKA: Epileptoidní krize nastává tři až šest týdnů po vyřešení konfliktu. Pokud intenzivní konflikt trval déle než devět měsíců, je infarkt s největší pravděpodobností smrtelný (viz také plicní embolie související s koronárními žilami). Při zadržování vody v důsledku aktivního konfliktu opuštění a existenčního konfliktu (hospitalizace!) je infarkt dramatičtější, protože zadržovaná voda výrazně zvětšuje otok mozku. Při SYNDROMU může být infarkt smrtelný již po pěti až šesti měsících konfliktní aktivity. Pokud však byla konfliktně aktivní fáze kratší než čtyři měsíce, jsou příznaky mírné a nemusíme si jich ani všimnout. Toto pozorování se týká pouze koronárních cév!
Infarkt spojený s koronárními tepnami se projevuje akutní anginou pectoris se silnou bolestí za hrudní kostí. Bolest může vystřelovat do levého ramene a levé paže. Doprovodnými příznaky jsou studený pot a nevolnost. Vzhledem k tomu, že příčně pruhované svaly stěny koronárních tepen procházejí současně epileptoidní krizí, objevují se spolu s bolestí při angině pectoris křeče srdečních cév. Tyto svalové křeče zcela nesouvisí s myokardem, který je řízen z jiných částí mozku a je spojen s konfliktem zahlcení. Během stahů svaloviny koronárních tepen se mohou uvolnit cholesterolové plaky z intimy a dostat se do krevního oběhu, kde jsou při normálním toku krve vyplavovány (srovnejte s plicní embolií).
POZNÁMKA: Všechny epileptoidní krize, které jsou řízeny ze senzorické, postsenzorické nebo premotorické senzorické kůry, jsou doprovázeny poruchami krevního oběhu, závratěmi, krátkými poruchami vědomí nebo úplnou ztrátou vědomí (mdloby nebo “absence”), v závislosti na intenzitě konfliktu. Dalším výrazným příznakem je pokles hladiny cukru v krvi způsobený nadměrným využíváním glukózy mozkovými buňkami (srovnejte s hypoglykémií související s ostrůvkovými buňkami slinivky břišní).
Skutečným nebezpečím infarktu je postižení bradykardiálního centra srdečního rytmu. Za normálních okolností srdce bije v pravidelném, vyrovnaném rytmu. Ten se však po dobu trvání epileptoidní krize změní, když je vypuzen edém mozku v relé koronárních tepen. Tlak vytvořený chvilkovým sympatikotonickým rázem zpomaluje puls a způsobuje bradykardii (srovnej s tachykardií vázanou na koronární žíly; viz také bradykardie vázaná na karotický sinus). Opakované epizody bradykardické arytmie jsou vyvolány konfliktními recidivami.
Dr. Hamer: “Ztrátu vědomí, k níž dochází během epileptoidní krize, jsme považovali za obzvlášť dramatickou. Při 3-4 úderech srdce za minutu a dokonce velmi plochém dýchání může člověk zůstat naživu po dlouhou dobu, v podstatě až do doby, než skončí často dlouhotrvající bezvědomí a zpomalení tepu. EKG poskytuje v takových případech důkaz.”
Při velmi intenzivní epileptoidní krizi v důsledku velkého edému mozku by mohlo dojít k úplnému zastavení srdečního tepu nebo zástavě srdce (srovnejte se zástavou srdce související s myokardem nebo osrdečníkem).
V konvenční medicíně se má za to, že bradykardie je způsobena blokádou systému elektrického vedení v AV uzlu a proto se označuje jako atrioventrikulární blokáda nebo AV blokáda (srovnejte s “blokádou větví svazku“). Výzkumy Dr. Hamera však ukazují, že funkcí AV uzlu je pouze přenášet elektrické impulzy ze sinusového uzlu na komory, zatímco synchronizace srdečních tepů je koordinována a řízena z bradykardiálních a tachykardiálních center srdečního rytmu umístěných v insulární části mozkové kůry (viz mozkové relé koronárních tepen a koronárních žil).
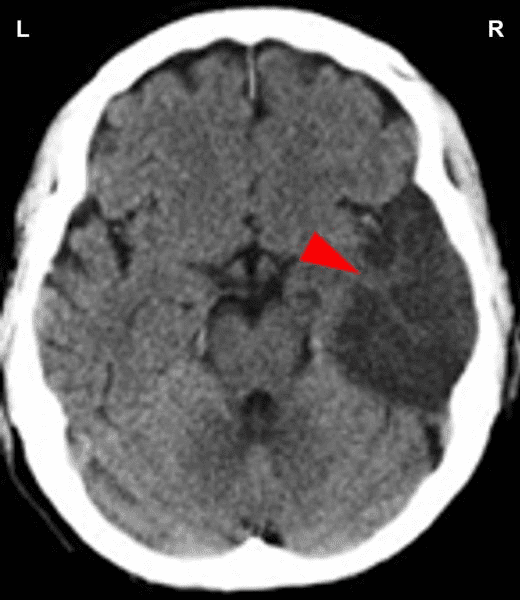
Toto CT vyšetření ukazuje otok mozku (nahromadění tekutiny) v řídícím centru koronárních tepen (viz schéma GNM). Edém vznikl po vyřešení konfliktu teritoriální ztráty (během PCL-A). Retence vody v důsledku SYNDROMU edém značně zvětšuje.
POZNÁMKA: Velký otok mozku v této části mozkové kůry může tlačit na motorickou kůru, zejména během epileptoidní krize, kdy dochází k vlastnímu infarktu. Zasažení motorické kůry má za následek dočasné ochrnutí na levé straně těla (viz červená mrtvice). V konvenční medicíně se tmavá (hypodenzní) oblast na snímku mozku interpretuje jako “mozkový infarkt”, o němž se předpokládá, že je způsoben ucpáním mozkové tepny (viz kolaterály zajišťující průtok krve mozkem).
Gliový kroužek v relé koronárních tepen (prohlédněte si schéma GNM) označuje počátek PCL-B. Sken mozku byl pořízen krátce po očekávaném srdečním infarktu.
V konvenční medicíně se přítomnost glií diagnostikuje jako “nádor mozku“, přesněji jako gliom vysokého stupně (glioblastom) “na povrchu bílý a uprostřed nekróza”. CT mozku však prokazuje, že neuroglie (mozková pojivová tkáň) začíná obnovovat mozkové relé z periferie! To je v jasném rozporu se zavedenou teorií, že rakovina, včetně “rakoviny mozku”, roste pokračujícím zvětšováním buněk vedoucím ke vzniku nádoru.
Na základě zavedené teorie “mozkového nádoru” klasifikuje konvenční medicína bílou (hyperdenzní) oblast jako “gliom 4. stupně” se špatnou prognózou. Podle výzkumu Dr. Hamera je nahromadění neuroglie pozitivním znamením, že proces hojení v koronárních tepnách (viz schéma GNM) je téměř dokončen.
OVĚŘENÍ: 6. září 1984 Dr. E. Mannheimer, MD (Kardiologická klinika, Vídeň), Prof. Pokieser a Prof. Dr. Imhof (radiologové na Vídeňské univerzitě, Rakousko) ověřovali poznatky Dr. Hamera o korelaci mezi srdečním infarktem, konfliktem teritoriální ztráty a změnami v mozku, viditelnými jako takzvané Hamerovo ohnisko (HH). Výsledky potvrdily, že ke všem infarktům došlo až po vyřešení teritoriálního konfliktu.
KORONÁRNÍ TEPNY
VÝVOJ A FUNKCE VĚNČITÝCH (KORONÁRNÍCH) ŽIL: Koronární tepny a koronární žíly probíhají podél vnějšího povrchu srdce. Koronární žíly přijímají krev zbavenou kyslíku ze srdečního svalu a vypouštějí ji do pravé síně, odkud přechází do pravé komory a dále do plicní tepny a plic, kde krev nabírá čerstvý kyslík (plicní oběh). Plicní tepna je jedinečná v tom, že je jedinou tepnou v lidském těle, která přivádí odkysličenou krev. Na rozdíl od ostatních krevních cév je vnitřní výstelka koronárních žil, tzv. intima, tvořena vysoce citlivými dlaždicovými epitelovými buňkami, které pocházejí z ektodermu, a jsou tedy řízeny z mozkové kůry. Stěna koronárních žil je tvořena hladkou svalovinou a příčně pruhovanou svalovinou.
POZNÁMKA: Koronární žíly jsou potomky hltanových oblouků, které se skládají z tepen hltanových oblouků, z nichž vzniká několik hlavních tepen (viz také koronární tepny, vzestupná aorta, vnitřní krkavice a vnitřní úseky podklíčkových tepen).
ÚROVEŇ MOZKU: Intima koronárních žil je řízena z levé insuly (součást spánkového laloku). Řídicí centrum koronárních žil je umístěno naproti mozkovému relé koronárních tepen.
Trofická relé bránice a myokardu, kde se nachází AV-uzel, hraničí zevnitř s insulou.
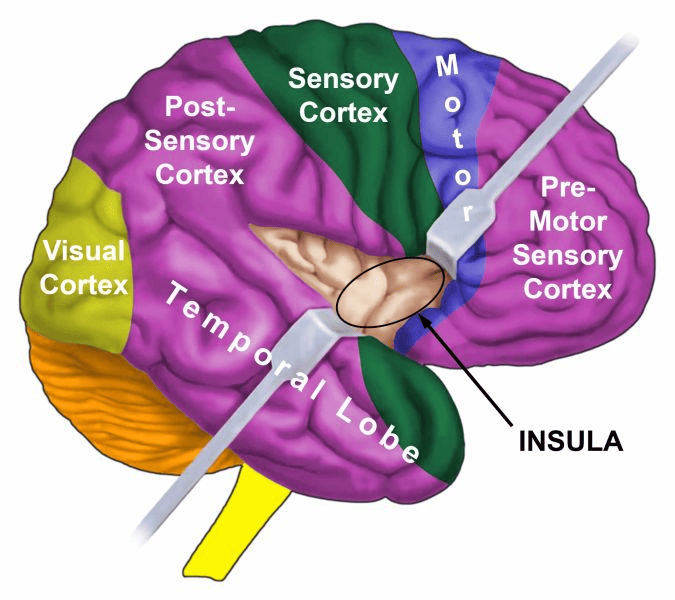
INSULA se nachází hluboko v mozkové kůře, přesně v místě, kde se setkávají čtyři mozkové kůry (premotorická senzorická kůra, motorická kůra, senzorická kůra, postsenzorická kůra). Je to oblast mozku, která ovládá výstelku velkých cév (koronárních tepen, koronárních žil, aorty, krčních tepen a podklíčkových tepen), které přivádějí krev do srdce a ze srdce. Pravá a levá insula také regulují pomalou (bradykardiální) a rychlou (tachykardiální) srdeční frekvenci komor (myokardu) – viz AV uzel. Centrum tachykardiálního srdečního rytmu se nachází v levé insule; centrum bradykardiálního srdečního rytmu v pravé insule. Srdeční rytmus (pomalý a rychlý) tvoří spolu s bráničním dýcháním nadřazený systém.
POZNÁMKA: Koronární žíly a děložní čípek sdílejí stejné mozkové relé, a tedy i stejný biologický konflikt. Proto u žen probíhají biologické speciální programy současně.
BIOLOGICKÝ KONFLIKT: Biologický konflikt spojený s koronárními žilami je ženským sexuálním konfliktem nebo mužským konfliktem teritoriální ztráty, v závislosti na pohlaví, lateralitě a hormonálním stavu člověka (viz také Postmortální konstelace, Casanova konstelace, Nymfo konstelace). U žen se sexuální konflikt týká také sliznice děložního čípku. POZNÁMKA: Muž prožívá ženský sexuální konflikt, když má nízký stav testosteronu. Když je jeho hladina testosteronu v normě, sexuální konflikt ovlivňuje prostatu.
Pohlaví, lateralita, hormonální stav
Biologický konflikt
Postižený orgán
Pravoruký muž (NHS)
Konflikt teritoriální ztráty
Koronární tepny
Levoruký muž (NHS)
Konflikt teritoriální ztráty
Koronární žíly*
Pravoruký muž (LTS)
Sexuální konflikt
Koronární žíly
Levoruký muž (LTS)
Sexuální konflikt
Koronární tepny*
Pravoruká žena (NHS)
Sexuální konflikt
Koronární žíly a děložní čípek
Levoruká žena (NHS)
Sexuální konflikt
Koronární tepny*
Pravoruká žena (LES)
Konflikt teritoriální ztráty
Koronární tepny
Levoruká žena (LES)
Konflikt teritoriální ztráty
Koronární žíly a děložní hrdlo*
NHS = normální hormonální stav LTS = nízký testosteronový stav LES = nízký estrogenový stav
*U leváků se konflikt přenáší na druhou mozkovou hemisféru
V souladu s evoluční úvahou jsou teritoriální konflikty, sexuální konflikty a separační konflikty primárními konfliktními tématy spojenými s orgány ektodermálního původu, řízenými ze senzorické, premotorické senzorické a postsenzorické kůry.
Sexuálním konfliktem se rozumí jakékoli trápení týkající se sexuality. Patří sem bolestivý (první) sex, sexuální zneužívání, sexuální obtěžování, nechtěné sexuální praktiky, sexuální odmítnutí, pocit sexuální nechtěnosti, nedostatek sexuální aktivity z důvodu nečekaného odloučení nebo ztráty partnera. Konflikt může vyvolat také urážlivá pornografie, zjištění, že partner nebo partnerka spí s někým jiným nebo vyrušení během pohlavního styku.
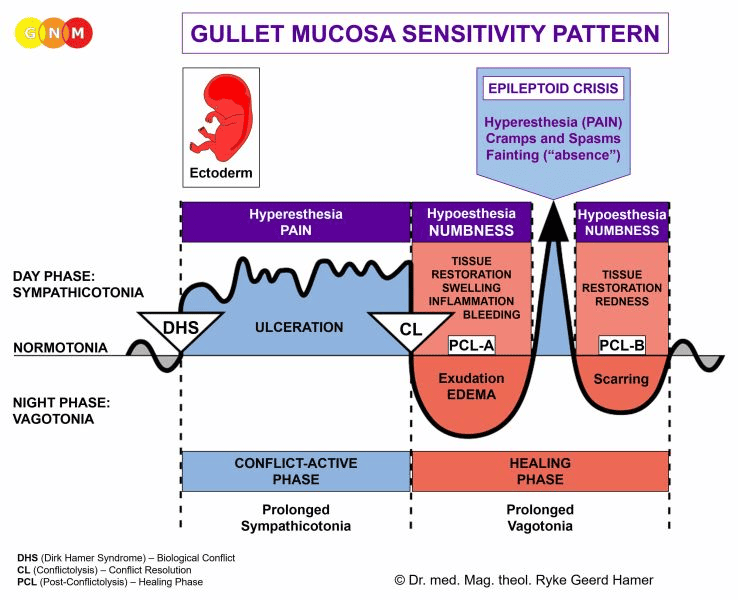
Biologický speciální program koronárních žil se řídí VZORCEM SENZITIVITY SLIZNICE HLTANU s přecitlivělostí během konfliktně aktivní fáze a epileptoidní krizí a hyposenzitivitou ve fázi hojení.
KONFLIKTNĚ AKTIVNÍ FÁZE: ulcerace ve výstelce koronárních žil úměrná intenzitě a délce trvání konfliktní aktivity. Biologickým účelem ztráty buněk je rozšíření lumen cévy za účelem zlepšení průtoku krve. Ulcerace citlivé intimy způsobuje středně těžkou anginu pectoris. U žen dochází také k ulceraci výstelky děložního čípku, která však zůstává nepovšimnuta.
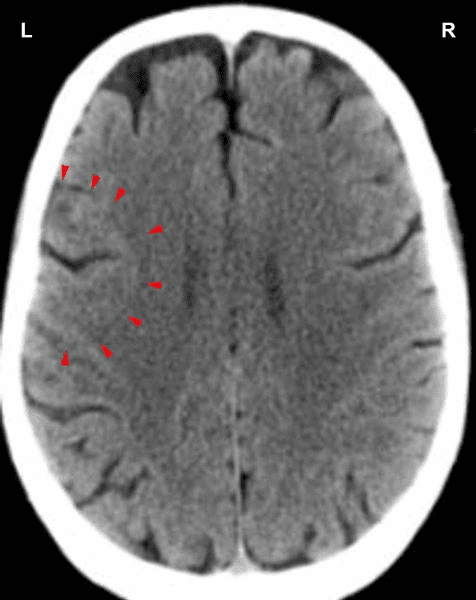
Toto CT vyšetření ukazuje dopad sexuálního konfliktu v oblasti mozku, která ovládá koronární žíly (zobrazte si schéma GNM). Ostrá hranice Hamerova ohniska ukazuje na aktivitu konfliktu. U žen to ovlivňuje také děložní čípek.
FÁZE HOJENÍ: V první části fáze hojení (PCL-A) se ztráta tkáně doplňuje prostřednictvím buněčné proliferace. Stejně jako obnova koronárních tepen se i obnova koronárních žil uskutečňuje především pomocí cholesterolu.
EPILEPTOIDNÍ KRIZE se projevuje jako dočasná reaktivace anginy pectoris s křečovitou bolestí na hrudi, protože jsou zapojeny i příčně pruhované svaly koronárních žil. Během svalových kontrakcí se ze stěny cévy odtrhávají malé kousky cholesterolového plaku, které jsou vytlačovány do plicního oběhu, kde ucpou plicní tepnu a způsobí plicní embolii (PE) s dušností. V závislosti na intenzitě a délce trvání konfliktně aktivní fáze se příznaky pohybují od mírných až po závažné.
POZNÁMKA: Všechny epileptoidní krize, které jsou řízeny ze senzorické, postsenzorické nebo premotorické senzorické kůry, jsou doprovázeny poruchami krevního oběhu, závratěmi, krátkými poruchami vědomí nebo úplnou ztrátou vědomí (mdloby nebo “absence”), v závislosti na intenzitě konfliktu. Dalším výrazným příznakem je pokles hladiny cukru v krvi způsobený nadměrným využíváním glukózy mozkovými buňkami (srovnejte s hypoglykémií související s ostrůvkovými buňkami slinivky břišní).
Konvenční medicína tvrdí, že plicní embolie je způsobena krevní sraženinou, která údajně vzniká v dolních končetinách a putuje celým žilním systémem včetně srdce až do plic. Ve skutečnosti jsou “plicní embolie” hojící se strupy pocházející z koronárních žil. Léky na ředění krve užívané v té době za účelem “snížení srážlivosti krve” mohou přispět k akutnímu krvácení z děložního čípku, který současně prochází epileptoidní krizí.
POZNÁMKA: Trombus (krevní sraženina) se v cévě vytvoří, když krev neproudí, protože krev je viskózní a když neproudí, zhoustne. K tomu dochází například při dlouhodobé nečinnosti nebo nehybnosti člověka (po operaci, umělém kómatu, hospitalizaci, po úrazu nebo delším pobytu na lůžku) – viz také trombóza žil dolních končetin. Hlavním rizikem celkové anestezie je smrt v důsledku krevních sraženin! Trombus v plicích tak může vyvolat plicní embolii bez předchozí DHS. Zda plicní embolie souvisí s epileptoidní krizí nebo s trombem, lze snadno zjistit pomocí CT vyšetření (viz níže). Navíc při plicní embolii, která se objeví během hojivé krize, zahrnuje stav anginózní bolest a tachykardii, což není případ, kdy je plicní embolie způsobena trombem. V každém případě krevní sraženina nikdy nemůže vést k srdečnímu infarktu nebo mozkové mrtvici, jak se tvrdí, protože v případě ucpání zásobují srdce a mozek krví pomocné cévy (viz také karotické tepny). Patologické studie navíc potvrdily, že mezi výskytem krevní sraženiny v tepnách a srdečním infarktem není žádný vztah, což teorii trombu a infarktu zcela vyvrací. Klinická pozorování navíc ukázala, že při léčbě anginy pectoris jsou antikoagulancia (léky na ředění krve) podávaná za účelem prevence infarktu zcela neúčinná.
Proč hustá krev chrání před infarktem
Vědci z Univerzitní nemocnice v Heidelbergu (Německo) “zkoumali myši se zvýšenou hladinou tuku v krvi a genetickou vadou, která vede ke zvýšené srážlivosti krve. U těchto myší se vytvořily větší plaky než u myší bez genetické vady, ale plaky byly stabilnější. Kromě toho nebyla pozorována žádná cévní obstrukce, protože cévní stěna se rozšířila, aby se přizpůsobila nové situaci. Negativní vliv větších plaků na cirkulaci byl kompenzován pozitivním vlivem stability a většího průměru cévy. Dlouhodobé užívání antikoagulancií (v tomto případě nízkomolekulárního heparinu) však tyto výhody zvrátilo. Velikost plaků se sice zmenšila, ale stabilita se ztratila, což zvýšilo riziko komplikací.”
“Naše zjištění byla učiněna na myších, ale potvrzují výsledky klinických studií na lidech,” říká Dr. Isermann. “Studie in vitro navíc ukazují, že lidské buňky reagují podobně jako myší.” Tým předpokládá, že výsledky lze přenést na člověka, a doporučuje pečlivě zvážit výhody a nevýhody antikoagulancií před jejich podáním pacientovi.
Science News, 25. srpna 2009
Skutečným nebezpečím plicní embolie je zapojení tachykardického centra srdečního rytmu. Za normálních okolností srdce bije v pravidelném, vyrovnaném rytmu. Ten se však po dobu trvání epileptoidní krize změní, když je vypuzen otok mozku v relé koronárních žil. Tlak vytvořený chvilkovým sympatikotonickým nárazem zrychlí puls a způsobí tachykardii (srovnej s bradykardií, pomalým srdečním tepem, souvisejícím s koronárními tepnami; viz také komorová tachykardie a síňová tachykardie). Opakované epizody tachykardické arytmie spojené s rychlým dýcháním (tachypnoe) nebo lapáním po dechu jsou vyvolány recidivami konfliktů. Trvalá tachykardiální arytmie však může způsobit smrt, protože neustálé třepotání srdce nakonec zastaví průtok krve (hemodynamická stáza).
POZNÁMKA: Epileptoidní krize nastává tři až šest týdnů po vyřešení konfliktu. Pokud intenzivní konflikt trval déle než devět měsíců, je plicní embolie s největší pravděpodobností smrtelná (viz také infarkt související s koronárními tepnami). Při zadržování vody je plicní embolie dramatičtější, protože zadržená voda výrazně zvětšuje otok mozku. Při SYNDROMU může být plicní embolie smrtelná již po pěti až šesti měsících konfliktní činnosti. Pokud však byla konfliktně aktivní fáze kratší než čtyři měsíce, jsou příznaky mírné a nemusí být ani zaznamenány. Toto pozorování se týká pouze koronárních cév!
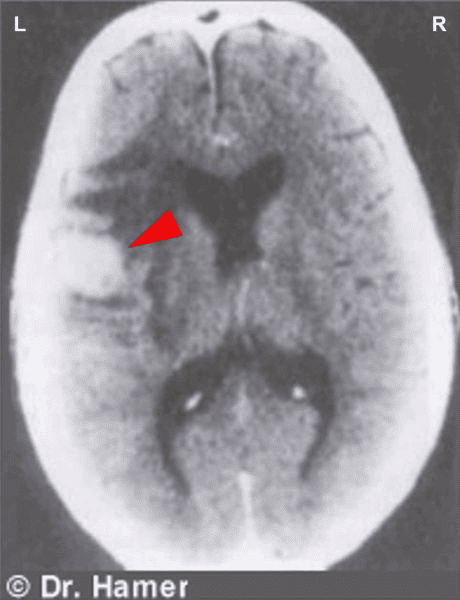
Nahromadění neuroglie v mozkovém relé koronárních žil (prohlédněte si schéma GNM) svědčí o tom, že osoba již prošla epileptoidní krizí (plicní embolií) a nyní se nachází ve druhé části fáze hojení (v PCL-B). V konvenční medicíně je nahromadění glie mylně považováno za “mozkový nádor“.
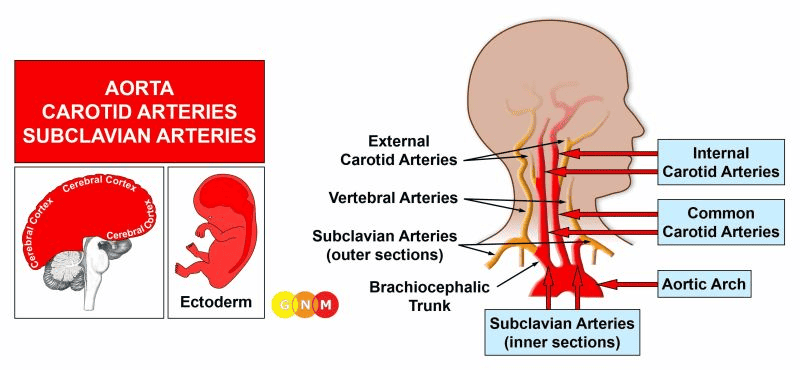
VÝVOJ A FUNKCE AORTY, KRČNÍCH TEPEN A PODKLÍČKOVÝCH TEPEN: Aorta je hlavní tepnou těla. Aorta vyúsťuje v osrdečníku (perikardu) přímo za aortální chlopní, odkud přivádí krev z levé komory a rozvádí ji do zbytku těla (systémový oběh). Anatomicky je aorta trubice, která se táhne od srdce vzhůru (vzestupná aorta), stáčí se nad srdcem (aortální oblouk) a pokračuje hrudníkem dolů (sestupná aorta). Tam se dělí na hrudní aortu a břišní aortu. Dvě společné krční tepny, které probíhají po obou stranách hlavy a krku, se dělí na vnitřní a vnější krční tepnu. Vnitřní krkavice přivádějí krev ze srdce do mozku, vnější krční tepny přivádějí krev do obličeje a pokožky hlavy. Z vnitřní krční tepny odbočují mozkové tepny. Podklíčkové tepny jsou párové tepny pod klíční kostí, které zásobují krví paže. Levá podklíčková tepna vychází z oblouku aorty, pravá podklíčková tepna vychází spolu s pravou společnou krkavicí z brachiocefalického kmene neboli brachiocefalické tepny, která zásobuje krví pravou paži, hlavu a krk. Obratlové tepny vycházejí z příslušné podklíčkové tepny. Na rozdíl od ostatních krevních cév je vnitřní výstelka vzestupné aorty, společných krčních tepen, vnitřních krčních tepen a vnitřních úseků podklíčkových tepen tvořena dlaždicovým epitelem, pochází z ektodermu a je tedy řízena z mozkové kůry. Stěna tepen je složena z hladké svaloviny a příčně pruhované svaloviny.
POZNÁMKA: Sestupná aorta, vnější krční tepna, vnější úseky podklíčkových tepen, obratlové tepny a mozkové tepny pocházejí z nového mezodermu, a proto jsou řízeny z bílé hmoty velkého mozku (viz krevní cévy). Nakonec se mezodermální a ektodermální úseky spojily. Vzestupná aorta, vnitřní krční tepna a vnitřní úseky podklíčkových tepen jsou potomky hltanových oblouků, které se skládají z hltanových oblouků, z nichž vzniká několik hlavních tepen (viz také koronární tepny a koronární žíly).
ÚROVEŇ MOZKU: Z pravé insuly (součást spánkového laloku) je řízena dlaždicová epitelová výstelka vzestupné aorty, vnitřních krčních tepen a vnitřních úseků podklíčkových tepen. Jejich řídicí centrum je umístěno naproti mozkovému relé koronárních žil.
Insula se nachází hluboko v mozkové kůře, přesně v místě, kde se setkávají čtyři mozkové kůry (premotorická senzorická kůra, motorická kůra, senzorická kůra, postsenzorická kůra).
POZNÁMKA: Vzestupná aorta, vnitřní krční tepna, vnitřní úseky podklíčkových tepen a koronární tepny sdílejí stejné řídicí centrum, a tedy i stejný biologický konflikt; která z těchto tepen bude ovlivněna DHS, je náhodné. Karotický sinus je také řízený ze stejného mozkového relé, ale je spojený s jiným biologickým konfliktem. Sestupná aorta, vnější krční tepna a vnější úseky podklíčkových tepen jsou spojeny s konfliktem sebehodnocení.
BIOLOGICKÝ KONFLIKT: mužský konflikt teritoriální ztráty nebo ženský sexuální konflikt v závislosti na pohlaví, lateralitě a hormonálním stavu člověka (viz koronární tepny).
V souladu s evoluční úvahou jsou teritoriální konflikty, sexuální konflikty a separační konflikty primárními konfliktními tématy spojenými s orgány ektodermálního původu, řízenými ze senzorické, premotorické senzorické a postsenzorické kůry.
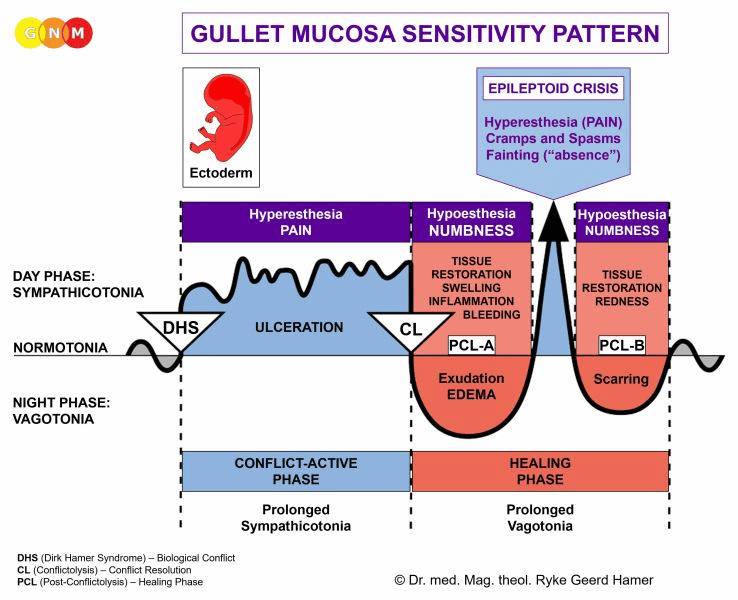
Biologický speciální program aorty, krčních tepen a podklíčkových tepen se řídí VZORCEM SENSITIVITY SLIZNICE HLTANU s hypersenzitivitou během konfliktně aktivní fáze a epileptoidní krize a hyposenzitivitou ve fázi hojení.
KONFLIKTNĚ AKTIVNÍ FÁZE: ulcerace v postižené tepně úměrná intenzitě a délce trvání konfliktní aktivity. Biologickým účelem ztráty buněk je rozšíření lumen arteriální cévy za účelem zlepšení průtoku krve. Příznaky: bolest od mírné po silnou. POZNÁMKA: Během konfliktní aktivity je člověk v depresivní náladě.
Pokud konflikt přetrvává, stěna cévy se oslabuje a způsobuje lokální vyklenutí v místě vředu. To se nazývá aneuryzma aorty, aneuryzma krční tepny nebo aneuryzma podklíčkové tepny (srovnejte s aneuryzmatem břišní aorty a aneuryzmatem souvisejícím s vnější krční tepnou, vnějšími úseky podklíčkových tepen nebo mozkovým aneuryzmatem). Malá aneuryzmata mohou zůstat zcela bez povšimnutí. S rostoucí velikostí aneuryzmatu však roste riziko prasknutí s krvácením do okolní tkáně a možnými závažnými komplikacemi. Za normálních okolností hladká svalová vlákna uložená v příčně pruhovaných svalech arteriální stěny stabilizují cévu, aby se zabránilo jejímu prasknutí. K prasknutí aneuryzmatu proto dochází pouze v důsledku prudkého pohybu nebo zvedání těžkých břemen.
FÁZE HOJENÍ: V první části fáze hojení (PCL-A) dochází k doplnění ztracené tkáně prostřednictvím buněčné proliferace s otokem v důsledku edému (nahromadění tekutiny) v oblasti hojení. Cévní stěna se opravuje především pomocí vápníku a cholesterolu. Při visícím hojení, tj. když je proces hojení neustále přerušován recidivami konfliktu, vede hromadění cholesterolových usazenin k ateroskleróze a nakonec k zúžení lumen cévy. Časem stěna tepny ztvrdne a ztratí svou pružnost, což je stav známý jako arterioskleróza (viz také ateroskleróza týkající se koronárních tepen a dalších krevních cév). Velký otok, obvykle v důsledku současného zadržování vody v důsledku SYNDROMU a hromadění aterosklerotických plaků může vést k zúžení tepny se závratěmi a mdlobami, pokud je postižena krční tepna (stenóza krční tepny).
“Pozorování, že malá část pacientů s cévní mozkovou příhodou má závažnou stenózu krkavice a že mnoho starších lidí má závažnou stenózu krkavice, ale nemá žádné příznaky, naznačují, že stupeň stenózy není jedinou proměnnou při předpovídání rizika cévní mozkové příhody.”
American Journal of Neuroradiology, květen 1999
POZNÁMKA: Všechny epileptoidní krize, které jsou řízeny ze senzorické, postsenzorické nebo premotorické senzorické kůry, jsou doprovázeny poruchami krevního oběhu, závratěmi, krátkými poruchami vědomí nebo úplnou ztrátou vědomí (mdloby nebo “absence”), v závislosti na intenzitě konfliktu. Dalším výrazným příznakem je pokles hladiny cukru v krvi způsobený nadměrným využíváním glukózy mozkovými buňkami (srovnejte s hypoglykémií související s ostrůvkovými buňkami slinivky břišní).
Během svalových stahů, které probíhají v arteriální stěně v průběhu epileptoidní krize, se mohou odlomit malé kousky cholesterolového plaku (mylně považovaného za “trombus“) a putovat do mozku. Ucpání krční tepny však nezpůsobuje mozkovou mrtvici, jak tvrdí konvenční medicína. Stejně jako v případě uzávěru koronárních tepen, pokud nastane situace ucpání, fungují pomocné cévy nebo tzv. kolaterály jako přirozený bypass, který zásobuje mozek krví a kyslíkem.
Mozková kolaterální cirkulace při onemocnění karotických tepen
“V případě, že je jedna z hlavních mozkových tepen ohrožena okluzivním onemocněním, hraje mozkový kolaterální oběh důležitou roli při zachování mozkové perfuze prostřednictvím zvýšeného přívodu krve.”
Current Cardiology Review, listopad 2009
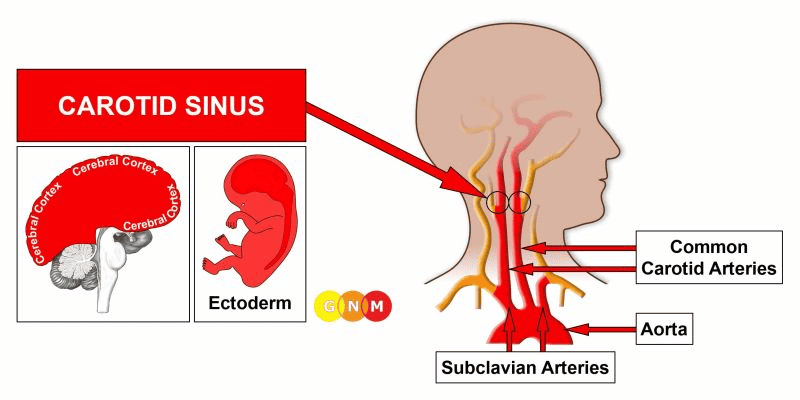
VÝVOJ A FUNKCE KAROTICKÉHO SINU: Karotický sinus je baňatá oblast, která se nachází oboustranně (na obou stranách krku) v blízkosti místa, kde se rozvětvují krční tepny. V karotickém sinu se nacházejí tlakové receptory, které řídí krevní tlak v těle tím, že zprostředkovávají změny srdeční frekvence. Výstelka karotického sinu je tvořena dlaždicovým epitelem, pochází z ektodermu, a je tedy řízena z mozkové kůry.
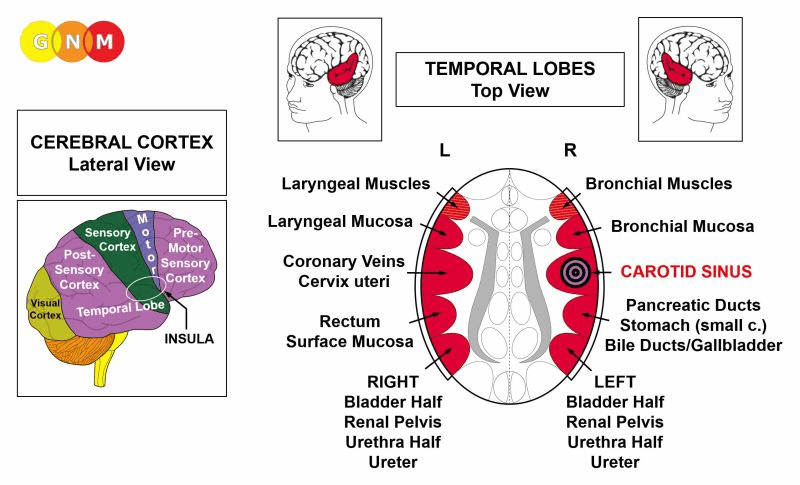
ÚROVEŇ MOZKU: Karotický sinus je řízený z pravé insuly (součást spánkového laloku). Insula se nachází hluboko v mozkové kůře, přesně v místě, kde se setkávají čtyři mozkové kůry (premotorová senzorická kůra, motorická kůra, senzorická kůra, postsenzorická kůra). Jejich řídicí centrum je umístěno naproti mozkovému relé koronárních žil.
POZNÁMKA: Karotický sinus sdílí řídicí centrum s mozkovými relé koronárních tepen, vzestupné aorty, vnitřní krční tepny a vnitřních úseků podklíčkových tepen.
BIOLOGICKÝ KONFLIKT: příliš vysoký krevní tlak
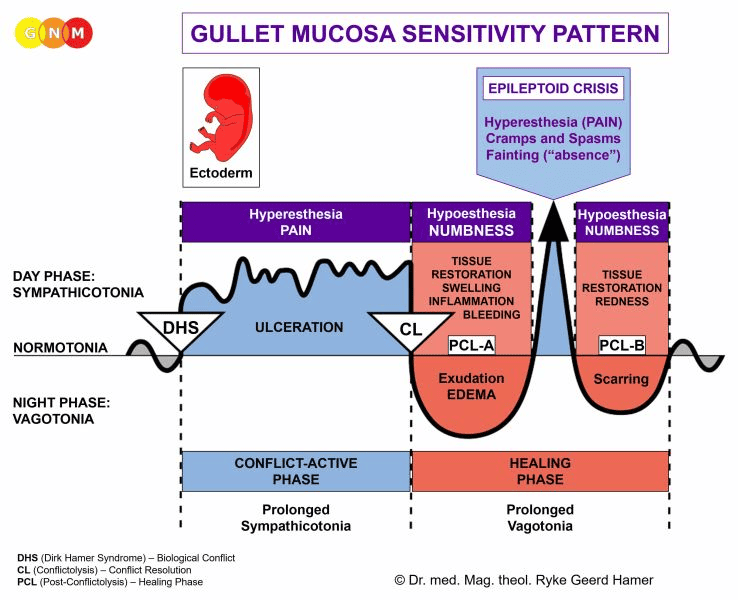
Biologický speciální program karotického sinu se řídí VZORCEM SENSITIVITY SLIZNICE HLTANU s hypersenzitivitou během konfliktně aktivní fáze a epileptoidní krizí a hyposenzitivitou ve fázi hojení.
KONFLIKTNĚ AKTIVNÍ FÁZE: ulcerace v karotickém sinu úměrná intenzitě a délce trvání konfliktní aktivity. Biologickým účelem ztráty buněk je snížení krevního tlaku. Nepřetržitá, intenzivní konfliktní aktivita způsobuje přecitlivělost karotického sinu s výraznou bradykardií (srovnejte se zpomaleným tepem při infarktu souvisejícím s koronárními tepnami) a poklesem krevního tlaku (srovnejte s poklesem krevního tlaku při infarktu levého myokardu).
FÁZE HOJENÍ: Během první části fáze hojení (PCL-A) se vředová oblast doplňuje prostřednictvím buněčné proliferace. Karotický bulbus je opravován převážně cholesterolem. Při visícím hojení dochází k hromadění cholesterolového plaku, tzv. ateromu karotické bifurkace, který zužuje lumen karotické tepny (srovnej se stenózou krční tepny způsobující závratě a točení hlavy, ale NE cévní mozkovou mrtvici; viz mozkový kolaterální oběh při onemocnění karotických tepen).
Další texty ke studiu:
Zdroj Přeložil: Vladimír Bartoš SRDCE NENÍ PUMPA Na rozdíl od oficiální teorie poznatky z embryologie a dalších zdrojů ukázaly, že srdce není mechanická pumpa, která tlačí krev cévami, ale že krev je naopak poháněna vlastní biologickou silou, kterou srdce posiluje. V přírodě se tekutiny pohybují spirálovitě. Proto se…

